Pseudoquiste pancreático secundario a pancreatitis aguda post alcohólica. Caso clínico.
Pancreatic pseudo cyst secondary to acute pancreatitis post alcoholic. Clinical case.
Autores: Salvador Álvarez Ibarra1, Guillermo Padrón Arredondo1.
1 Servicio de Cirugía del Hospital General Playa del Carmen
Correspondencia: Dr. Salvador Álvarez Ibarra
Recibido: 5 de mayo del 2019
Aceptado: 25 de enero del 2021
RESUMEN
Antecedentes. El pseudoquiste del páncreas es una colección de líquido rico en amilasa adyacente al páncreas, recubierto por una pared no epitelizada que se produce como resultado de una pancreatitis aguda, pancreatitis crónica, traumatismo pancreático u obstrucción del conducto pancreático, con una incidencia que oscila entre 1.6 al 69%. Caso clínico. Masculino de 28 años que ingresa por dolor abdominal, de tipo, cólico punzante en epigastrio e hipocondrio izquierdo de tres días de evolución y se acompaña de náuseas, fiebre y malestar general; signos vitales normales con destrostix de 155 mg/dL. A la exploración física: abdomen con aumento de volumen a nivel de epigastrio, se palpa masa a nivel de epigastrio e hipocondrio izquierdo de 10 cm, blanda, fija a planos profundos, mal definida, dolorosa a la palpación media y profunda. Laboratorios de ingreso: Hb de 8.9 g/dL, Hto: 30%, leucocitos en 12, 900 x103/mm3, glucosa 173 mg/dL, resto normal. La TAC reporta pseudoquiste en cuerpo y cola de páncreas de 170 x 150 mm con pared engrosada. Se realiza Cistoyeyunoanastomosis en Y de Roux con buena evolución y egresa al 6o día. Discusión. En caso de pancreatitis aguda la colección líquida localizada o cerca del páncreas se presenta sin una pared de granulación y/o tejido fibroso. El desarrollo de una pared bien definida de tejido de granulación o fibroso distingue un pseudoquiste de una colección aguda de líquido. Para la formación de un pseudoquiste se requiere de cuatro o más semanas posteriores al cuadro de pancreatitis.
Palabras clave: páncreas, pancreatitis aguda postalcohólica, pseudoquiste, cistoyeyunoanastomosis en Y de Roux.
Abastract
Background. Pseudocyst pancreas is a collection rich fluid adjacent to pancreatic amylase, coated by a non-epithelialized wall occurs because of acute pancreatitis, chronic pancreatitis, pancreatic trauma or blockage of the pancreatic duct, with an incidence ranging between 1.6 at 69%. Clinical case. 28 years-old male, was admitted with abdominal pain, type sharp colicky epigastric and right upper quadrant three days duration, and is accompanied by nausea, no vomiting, fever, and malaise: destrostix 155 mg/dL. Physical examination: abdomen with increased volume level epigastric mass is felt at the level of the epigastric and right upper quadrant of 10 cm, soft, fixed to the deep, ill-defined, painful on palpation and a half deep plane. Laboratories income: Hb 8.9 g/dL, hematocrit 30%, WBC in 12,900 x103/mm3, glucose 173 mg/dL, normal rest. The TAC reports pseudo cyst body and tail of the pancreas 170 x 150 mm with wall thickened. Cistoyeyunoanastomosis was done in Roux and with good evolution and exit to the 6th day. Discussion. In the case of acute pancreatitis or localized fluid collection near the pancreas, it is presented without a wall of granulation and/or fibrous tissue. The development of a well-defined wall of fibrous or granulation tissue distinguishes a pseudocyst acute fluid collection. For the formation of a pseudocyst, it requires four or more weeks after its disease of pancreatitis.
Keywords: post alcoholic acute pancreatitis, pancreatic pseudocyst, Roux-Y Cistoyeyunoanastomosis.
ANTECEDENTES
El pseudoquiste del páncreas es una colección de líquido rico en amilasas, adyacente al páncreas, recubierto por una pared no epitelizada que se produce como resultado de una pancreatitis aguda, pancreatitis crónica, traumatismo pancreático u obstrucción del conducto pancreático, con una incidencia que oscila entre 1.6 al 69%, dependiendo de los métodos utilizados en su diagnóstico, y constituye más del 75% de las lesiones quísticas del páncreas.
Suelen ser únicos en 90% de los casos, pero también hay formas múltiples, frecuentemente tras pancreatitis de origen enólico. Se localizan habitualmente en las zonas adyacentes al páncreas, pero también se han reportado localizaciones inusuales en: cuello, mediastino, pelvis y escroto. Su tamaño varía entre 1-2 hasta 30 cm; se consideran grandes cuando son mayores de 4-5 cm. Su volumen oscila entre 50 y 6.000 mL.
La clínica depende en parte de la localización y del tamaño del pseudoquiste, estos pueden ser desde asintomático, originar molestias en forma de dolor epigástrico o dolor irradiado en cinturón, náuseas, vómitos y pérdida del apetito, hasta constituir un verdadero síndrome tumoral capaz de provocar compresión de órganos vecinos (estómago, duodeno, colon, vía biliar) y originar una clínica de obstrucción de víscera hueca con vómitos, distensión abdominal o ictericia. El diagnóstico obliga a hacer un seguimiento clínico y por procedimientos de imagen a estos pacientes.
En ausencia de complicaciones, la conducta inicial ante un pseudoquiste de páncreas es expectante hasta al menos transcurridas 6 semanas desde el diagnóstico, ya que los de menos de 4 cm de diámetro en 90%, resuelven espontáneamente.
La intervención quirúrgica consiste en el drenaje del pseudoquiste a través de la anastomosis con un órgano de vecindad (cistogastrostomía, cistoduodenostomía o cistoyeyunostomía) previa biopsia, está indicada en aquellos casos en que existe una relación entre el aumento de tamaño y el empeoramiento de la clínica, o se presenta alguna complicación(1).
CASO CLÍNICO
Masculino de 28 años con diabetes mellitus tipo 2 desde hace cinco años, tratamiento irregular con hipoglucemiantes orales y en el último semestre con insulina NPH. Desde hace un año con diagnóstico de dislipidemia mixta severa en tratamiento, hipertensión arterial desde hace un año con tratamiento, alcoholismo crónico desde hace diez años.
Ingresa por cuadro de tres días de evolución de dolor abdominal, de tipo punzante, cólico en epigastrio e hipocondrio izquierdo, se acompaña de náuseas, sin vómitos, fiebre no cuantificada y malestar general; signos vitales normales con destrostix de 155 mg/dL. A la exploración física: abdomen con aumento de volumen a nivel de epigastrio, se palpa masa a nivel de epigastrio e hipocondrio izquierdo de 10 cm, blanda, fija a planos profundos, mal definida, dolorosa a la palpación media y profunda, sin datos de irritación peritoneal. Refiere cuadro de cetoacidosis diabética en febrero del año 2014, con pancreatitis aguda severa, secundario a etilismo y dislipidemia, ameritó manejo en UTI durante 16 días, por presentar neumonía intrahospitalaria, egresó por mejoría; ocho meses después presentó nuevo cuadro de pancreatitis aguda severa, con estadificación Baltazar, evolucionó hacia la mejoría y egresó del hospital, en el ultrasonido previo a su egreso se determinó: pseudoquiste en formación a nivel de la cola del páncreas.
Laboratorios de ingreso: Hb de 8.9 g/dL, Hto: 30%, leucocitos en 12 900 x103/mm3 TP 14,5 seg, TPT 34.7 seg, INR 1.13, glucosa en 173 mg/dL, amilasa en 75 u/L, lipasa en 80.3 U/L, resto normal.
Se realiza TAC de abdomen simple y contrastada y reporta imagen de pseudoquiste en cuerpo y cola de páncreas de 170 x 150 mm con pared engrosada, la cual muestra reforzamiento posterior a la administración de medio de contraste.
Se lleva a cabo laparotomía exploradora con plan de cistogastroanastomosis, sin embargo, por hallazgo de pseudoquiste pancreático de 12 x 10 x 8 cm con pared engrosada de 1 cm, que desplaza al estómago, con proyección hacia el mesenterio del yeyuno y con importantes adherencias a éste y hacia epiplón, se realiza cistoyeyunoanastomosis en Y de Roux se coloca drenaje tipo Penrose hacia hueco pélvico, tres días de reposo intestinal, control de líquidos, analgesia, doble antibiótico, ejercicios respiratorios, evolución favorable, amilasa de líquido seroso del drenaje al 4o día, reporta 17 u/L, evolución sin complicaciones y egreso al 6o día posquirúrgico.
FIGURA 1. Pseudoquiste de páncreas íntegro.
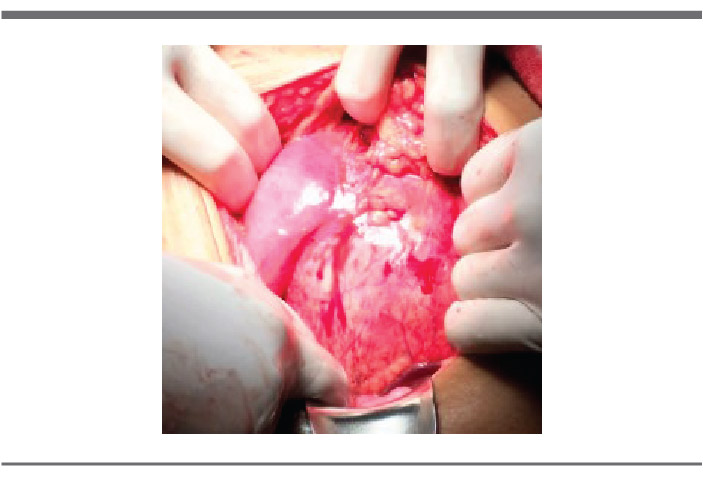
FIGURA 2. Cavidad del pseudoquiste.
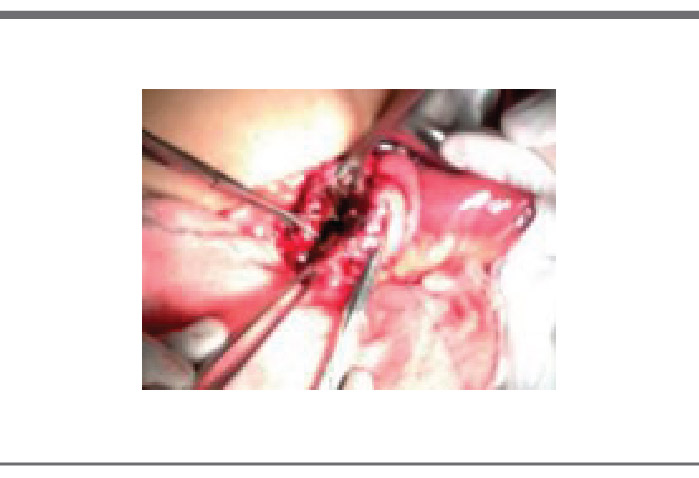
FIGURA 3. Cistoyeyunoanastomosis.
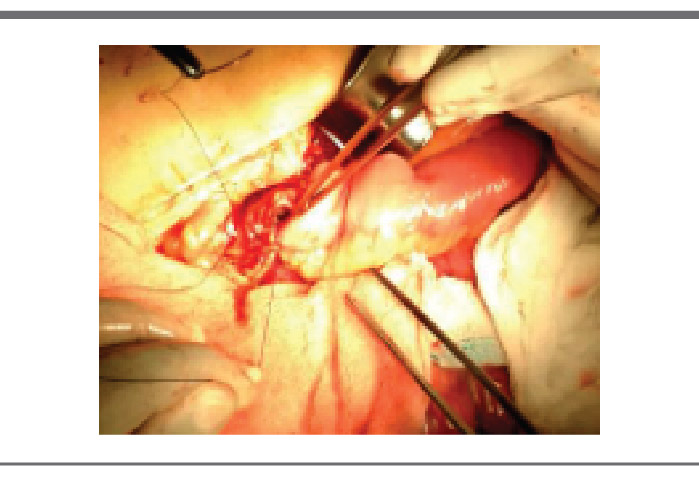
DISCUSIÓN
Morgagni realizó, en 1796, la primera descripción de un pseudoquiste de páncreas(1). Los pseudoquistes del páncreas son lesiones benignas inflamatorias con colección de líquido asociado con pancreatitis y se presentan en aproximadamente 80% de las lesiones quísticas del páncreas generalmente como complicación pancreatitis de origen alcohólico, biliar o traumático. El término pseudoquiste se refiere al hecho de que la lesión quística no tiene epitelio y por lo tanto no es un quiste verdadero. La colección de líquidos adyacente al páncreas es la complicación más común de pancreatitis aguda o crónica. En el caso de una pancreatitis aguda la colección líquida localizada o cerca del páncreas se presente sin una pared de granulación o tejido fibroso. El desarrollo de una pared bien definida de tejido de granulación o fibroso distingue un pseudoquiste de una colección aguda de líquido. Para la formación de un pseudoquiste se requiere de cuatro o más semanas posteriores a su cuadro de pancreatitis. El pseudoquiste normalmente contiene enzimas pancreáticas y generalmente es estéril. Regularmente son quistes simples, pero en 10% pueden ser múltiples y varían en tamaño de dos hasta 20 cm(2, 3).
Fraser S(4), en su casuística de 23 casos encontró que la edad promedio fue de 50 años y los síntomas y signos más frecuentes fueron el dolor, una masa palpable y anorexia, predominando el antecedente de alcoholismo como la etiología preponderante. En nuestro caso el paciente es joven siendo el dolor y la masa palpable lo más notorio, así como el antecedente de etilismo.
Aunque la mayoría de los casos el contenido del pseudoquiste es estéril, se han informado de casos con líquido infectado como el de Lozano-León A y cols.(5), sobre todo con la formación quística posterior a una pancreatitis necrotizante siendo diagnosticada mediante punción con aguja fina guiada con ultrasonido endoscópico.
La extensión y localización de los pseudoquistes a otras regiones del organismo (escroto, mediastino) son raras y se han descrito muy pocos casos en la literatura. Aláez et al.(6), informan de un caso de pseudoquiste de páncreas con extensión a mediastino en una mujer de 53 años Estos casos deben sospecharse mediante una historia clínica detallada y preguntando por antecedentes de dolor abdominal previo porque la clínica con la que se suelen manifestar es inespecífica. El tratamiento de los pseudoquistes con extensión a mediastino debe ser el drenaje definitivo, bien de forma quirúrgica o endoscópica.
De Castro et al.(7), informaron de un caso de Ictericia y pancreatitis crónica con compresión de la vía biliar principal por un pseudoquiste pancreático En la mayoría de estas ocasiones, la ictericia se debe a la obliteración por fibrosis de la vía biliar intrapancreática. Ellos presentaron dos casos de ictericia obstructiva en el seno de una pancreatitis crónica, en los cuales los hallazgos operatorios y la evolución postoperatoria demuestran la etiología del pseudoquiste como único factor causante de la ictericia. Recomendando imprescindible la realización de una colangiografía intra operatoria tras la descompresión del quiste para poder evaluar correctamente el origen de la obstrucción. Prochazka Zárate et al.(8), informan de un caso de neumoperitoneo a tensión como complicación de drenaje transgástrico de pseudoquiste pancreático guiado por US endoscópico. El drenaje endoscópico es una de las alternativas de tratamiento, pero tiene limitaciones cuando no existe compresión claramente identificable sobre el estómago o duodeno, o hay hipertensión portal. La ultrasonografía endoscópica (USE) permite el abordaje guiado incluso en casos en que la compresión extrínseca sobre estos órganos es menos evidente o inexistente, y contribuye además a evitar la lesión de vasos durante la punción. Las complicaciones más frecuentes relacionadas con la cistogastrostomía endoscópica (CGE) o cistoduodenostomía endoscópica (CDE), inmediatas y mediatas, son: sangrado, neumoperitoneo, migración u obstrucción de prótesis, e infección. La mayoría de los casos de neumoperitoneo pueden manejarse conservadoramente, pero el monitoreo debe ser estricto para detectar y tratar oportunamente situaciones que necesiten una intervención quirúrgica.
Il Hyung Chung et al.(9), reportan de una complicación post Stent enfatizando que el drenaje endoscópico es el tratamiento de elección debido a que es menos invasivo que la cirugía al evitar drenajes externos y generalmente tiene alto grado de éxito a largo plazo. Sin embargo, las complicaciones de este método se pueden relacionar directamente con el procedimiento o pueden ocurrir durante la colocación del Stent. Este procedimiento conlleva el riesgo de hemorragia, infección, pancreatitis o perforación y las complicaciones relacionadas directamente con el Stent incluyen oclusión, dislocación y migración del Stent hacia el pseudoquiste.
Ohkura et al.(10), reportan un caso de cáncer pancreático acompañado de un pseudoquiste de tamaño moderado con crecimiento extra pancreático ye informan que es un suceso muy poco frecuente haciendo más difícil el diagnóstico debido al pseudoquiste.
Guardado-Bermúdez et al.(11), informan que el tratamiento se indica en pseudoquistes persistentes, sintomáticos o complicados. Y que la cistograstroanastomosis laparoscópica es el tratamiento ideal para el tratamiento del pseudoquiste pancreático porque ofrece: drenaje continuo, bajo índice de recidiva y pocas complicaciones que superan al tratamiento endoscópico y al drenaje guiado por imagenología, junto con las ventajas de mínima invasión.
Correa Burciaga et al.(12), por su parte, recomiendan la cistogastroanastomosis por laparoscopía por su facilidad de ejecución en manos expertas. Ji Yong Ahn et al.(13), recomiendan el drenaje transmural guiado con ultrasonido en un sólo paso realizado en 42 pacientes (89% transgástrico, transduodenal 8/9 y fallaron en cinco casos debido a una angulación aguda o quiste muy pequeño reduciendo el volumen del quiste en más del 90% y su desaparición completa en 100% de los casos. La recurrencia fue de 12% (5/41) y sus complicaciones fueron hemorragia en un caso, neumoperitoneo en tres casos y un caso de peritonitis sin complicaciones mayores.
Kenneth, et al.(14), afirman que el drenaje transmural endoscópico en los pseudoquistes han sido reconocidos como una alternativa mínimamente invasiva al drenaje quirúrgico al crear una fístula entre el pseudoquiste y la luz enteral al emplear uno o más Stent de plástico dentro del pseudoquiste, por lo cual el drenaje guiado por ultrasonido endoscópico (EUS) incluyen quistes que no producen un abultamiento visible en la luz intestinal y mejoran la visualización evitando lesionar órganos y vasos de tal manera que se han desarrollado un kit que simplifica esta técnica. El kit consiste en un equipo de acceso Navix y un Stent Axios demostrando su facilidad técnica en un modelo porcino y se está a la espera de su aprobación por la FDA. Los beneficios de este kit abarcan la creación de anastomosis gastroyeyunales y colocolónicas como bypass en obstrucciones malignas; también será de utilidad en la creación de cistogastrostomías, hepaticoyeyunostomías, así como gastroyeyunostomías. Finalmente, la evaluación de este novedoso kit para drenajes por acceso transluminal y drenaje ha sido garantizada.
De acuerdo con Singh(15), en la actualidad la mayoría de estos casos están relacionados con la pancreatitis de etiología alcohólica como en nuestro caso y pueden desarrollarse los pseudoquistes hasta en 59 al 78% de los pacientes.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses
Financiamiento: No hubo fuentes de financiamiento para este trabajo
Responsabilidades éticas: Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos del paciente.
REFERENCIAS
1. Morgagni JB. De sedibus et causis morborum per anatomen indigatis. Paris 1821; 4: 86-123.
2. Santisteban Pupo WE. A Propósito de un Caso con Pseudoquiste Pancreático. Rev Cient Estud Cienc Méd Cuba 2011; 5 págs.
- RB William. Diagnosis and management of cystic lesions of the pancreas. J Gastrointest Oncol 2015; 6(4):375-88.
4. Sydney F. Pancreatic Pseudocyst. A Report of Twenty-Three Cases. J Nat Med Assoc 1961; 569-74.
5. Lozano-León A, Iglesias-Canle J, Iglesias-Garcia J, Larino-Noia, Dominguez-Muñoz E. Citrobacter freundii infection after acute necrotizing pancreatitis in a patient with a pancreatic pseudocyst: a case report. J Med Case Rep 2011; 5:51.
6. Aláez ChAB, Ramiro PC, Calero AA, Diez T M, Latorre FR, Grajal MR. Pseudoquiste de páncreas con extensión a mediastino. Rev Chil Cir 2011; 63(3): 297-300.
- de Castro G, Higuero A, Iribarren M, Meléndez R, Toscano Á, Gil P. Ictericia y pancreatitis crónica: compresión de la vía biliar principal por un pseudoquiste Pancreático. Cir Esp. 2005; 77(3):163-5.
8. Prochazka Zárate R, Vidales Mostajo G, Villa-Gómez Roig G, Illescas Castellanos A, Pereira Robles N. Neumoperitoneo a Tensión como Complicación del Drenaje Transgástrico de Pseudoquiste Pancreático Guiado por Ultrasonografía Endoscópica. Reporte de Caso Clínico y Revisión de la Literatura. Rev Gastroenterol Perú 2012; 32-1:88-93.
- Il Hyung Ch, Hee Wook K, Dong Ki L. Endoscopic removal of a migrated cystogastrostomy double pigtail stent through a pancreatic-duodenal fistula tract. J Interv Gastroenterol 2011; 1 (3): 142-4.
10. Ohkura Yu, Sasaki K, Matsuda M, Hashimoto M, Fujii T, Watanabe G. Pancreatic cancer accompanied by a moderate-sized pseudocyst with extra pancreatic growth. BMC Med Imag 2015; 15:14. Doi: 10.1186/s12880-015-0055-2.
11. Guardado-Bermúdez F, Azuara-Turrubiates AJ, Ardisson-Zamora FJ, Guerrero-Silva LA, Villanueva-Rodríguez E, Gómez-de Leija NA. Pseudoquiste pancreático. Revisión y reporte de caso. Cir Cir 2014; 82:425-31.
12. Correa Burciaga G, Garza G, Yáñez Leija A. Cistogastroanastomosis por laparoscopía: manejo del pseudoquiste pancreático. Cir Gen 2012; 34(4):280-5.
13. Yong Ahn J, Wan Seo D, Eum J, Jun Song T, Sung-Hoon M, Hyun Park D, et al. Single-Step EUS-Guided Transmural Drainage of Pancreatic Pseudocysts: Analysis of Technical Feasibility, Efficacy, and Safety. Gut Liver 2010; 4(4): 524-9.
14. Binmoeller KF, Smith Ioana, Gaidhane M, Kahaleh M. A Kit for Eus-Guided Access and Drainage of Pancreatic Pseudocysts: Efficacy in a Porcine Model. Endosc Ultrasound 2012; 1(3):137-42. Doi: 10.7178/eus.03.004.
15. Singh GP. Pseudocyst Pancreas with Delirium in a Married Alcohol Dependent Male: A Rare Presentation. Indian J Psychol Med. 2017 Mar-Apr; 39(2):196-8. Doi: 10.4103/0253-7176.203111.





