Tricotilomanía y los tratamientos farmacológicos contra placebo, revisión de caso clínico.
Trichotillomania and drug treatments versus placebo, clinical case review.
Autores: MPSS María de la Luz López Marín, Dr. Marco Romano Quintanilla Cedillo especialista en dermatología.
Resumen.
Introducción: La tricotilomanía es un trastorno del control de los impulsos caracterizado por los tirones del cabello autoinducidos que lleva a una pérdida de cabello. La etiología de la tricotilomanía no está bien definida, se han realizado diversos estudios que han demostrado anomalías genéticas, estructurales o alteraciones en la neuroquímica. Otros factores para la aparición de este trastorno se relacionan con la neuropsicología y los componentes cognitivos. Predomina más en mujeres en proporción 9:1 y puede ocurrir a cualquier edad. Descripción del caso: Se presenta un caso clínico de una escolar de 6 años, la cual acude por presentar áreas alopécicas en el cuero cabelludo de siete meses de evolución. Conclusiones: En el caso presentado, aunque se desconoce si existen alteraciones genéticas y/o estructurales, se confirma la relevancia de los componentes cognitivos. El diagnóstico se realiza por tricoscopia y se deriva al servicio de psiquiatría para iniciar el manejo. El tratamiento de la tricotilomanía puede abordarse desde distintos ángulos, sin embargo, se ha visto que los mejores resultados se obtienen con la combinación de la psicoterapia y la farmacología.
Palabras clave: Tricotilomanía, diagnóstico, tratamiento, diferencial.
Abstract.
Introduction: Trichotillomania is an impulse control disorder characterized by self-induced hair pulling that leads to hair loss. The etiology of TMD is not well defined, there have been several studies that have demonstrated genetic and structural abnormalities or alterations in neurochemistry. Other factors for the appearance of this disorder are related to neuropsychology and cognitive components. It is more prevalent in women in a 9: 1 ratio and can occur at any age. Description of the case: A clinical case of a 6-year-old schoolgirl is presented, who attends due to alopecic areas on the scalp of seven months of evolution. Conclusions: In the case presented, although it is unknown if there are genetic and / or structural alterations, the relevance of the cognitive components is confirmed. Diagnosis is made by trichoscopy and the patient is referred to the psychiatric service to initiate management. The treatment of TMD can be approached from different angles, however, it has been seen that the best results are obtained with the combination of psychotherapy and pharmacology.
keywords: Trichotillomania, diagnosis, treatment, differential.
Introducción.
La "tricotilomanía" es un trastorno del control de los impulsos que se caracteriza por el impulso repetitivo y compulsivo de tirones de cabello autoinducidos, lo que lleva a la pérdida del cabello. El término fue utilizado por primera vez por Hallopeau en 1889, su nombre proviene del griego "thrix" (cabello), "tillein" (tirar) y "mania" (locura) (1)(2).
La tricotilomanía, aunque fue descrita en la literatura médica por más de un siglo, fue hasta 1987 cuando se consideró oficialmente como un trastorno de salud mental en el DSM III-R, donde se clasificó como parte del trastorno obsesivo compulsivo (TOC); ésta clasificación se modificó en el DSM-V cuando la APA, el grupo de trabajo del DSM, eliminó el TOC de los trastornos de ansiedad y creó un capítulo nuevo exclusivamente para el TOC y otros trastornos llamado “Trastorno obsesivo-compulsivo y trastornos relacionados”, donde se incluye la tricotilomanía, la excoriación (pellizcarse la piel) y otros. Todos estos comparten tres características: a) la repetición continua de un comportamiento, b) repetidos intentos de reducir o eliminar el comportamiento y c) deterioro clínicamente significativo a nivel psicológico, social y ocupacional (3)(4).
El DSM V define las obsesiones como pensamientos, impulsos o imágenes recurrentes y persistentes que se experimentan como intrusas o no deseadas, y que en la mayoría de los sujetos causan ansiedad o malestar importante, además, el sujeto intenta ignorar o suprimir estos pensamientos, impulsos o imágenes, o neutralizarlos con algún otro pensamiento o acto (es decir, realizando una compulsión); y las compulsiones como comportamientos o actos mentales repetitivos que el sujeto realiza como respuesta a una obsesión o de acuerdo con reglas que ha de aplicar de manera rígida, con el objetivo prevenir o disminuir la ansiedad o el malestar, o evitar algún suceso o situación temida; sin embargo, estos comportamientos o actos mentales no están conectados de una manera realista con los destinados a neutralizar o prevenir, o bien resultan claramente excesivos (5).
La etiología de la tricotilomanía no está bien definida, se han realizado diversos estudios que han demostrado anomalías genéticas, estructurales o alteraciones en la neuroquímica, incluso existen estudios que asocian la TDAH con conductas obsesivas como la tricotilomanía, sin embargo, hay poca investigación sólida en esta área. Otros factores para la aparición de este trastorno se relacionan con la neuropsicología y los componentes cognitivos, es decir, situaciones que generen un alto nivel de estrés o incluso por aburrimiento se correlacionan con el comportamiento de tirarse el cabello, ya que la tensión que experimentan los individuos es aliviada al tirar del cabello, creando un ciclo de actividad conductual aprendida y reforzada. Puede o no haber un ritual para elegir el cabello del cual se va a tirar, por ejemplo, que éste sea grueso, con orzuela, etc (6)(7).
La tricotilomanía predomina más en mujeres en proporción 9:1 y aunque es más frecuente en adolescentes alcanzando una prevalencia de 3.5%, donde generalmente se presenta con otras comorbilidades psiquiátricas como depresión, ansiedad, etc, puede ocurrir a cualquier edad, sin embargo, cuando se presenta en edad escolar suele ser considerado un hábito, parecido a chuparse el pulgar, y normalmente remite durante el crecimiento. Los pacientes adolescentes no siempre cumplen los criterios del DSM V (1)(6).
Se presenta un caso clínico de una escolar de 6 años, la cual acude por presentar áreas alopécicas en el cuero cabelludo. Durante la consulta se realiza el diagnóstico de tricotilomanía y se deriva a psiquiatría para la continuación del tratamiento.
Descripción del caso.
Escolar de 6 años de edad; proveniente de familia extensa disfuncional, sin figura paterna, madre con alcoholismo y condiciones socioeconómicas muy desfavorables, a cargo de abuelos y tías.
Inicia su padecimiento hace siete meses con pérdida progresiva del pelo de la cabeza y prurito en piel cabelluda, sin otros síntomas. Refiere un inicio insidioso con pequeñas áreas alopécicas en la región parietal izquierda, la cual se extendió a la región frontal, temporal y occipital ipsilateral.
Fue valorada por primera vez por médico de primer nivel, quien la diagnosticó como una infección micótica y dio tratamiento con champú de ketoconazol, crema de isoconazol por cuatro semanas sin que existiese mejoría, motivo por el cual sus familiares deciden acudir con un médico especialista.
A la exploración física, paciente aparentemente sana; presenta una dermatosis localizada en la cabeza, afectando el cuero cabelludo del lado izquierdo desde la zona frontal, parietal, temporal y occipital. Se observa placa de 14 cm pesudoalopécica, áreas casi completamente alopécicas y otras con cabellos aislados, también existen áreas con distribución normal, aunque con diferentes tamaños. Los límites de la placa bien definidos con bordes irregulares, algunas zonas con escama pitiriasiforme escasa y en las zonas no alopécicas con escama pitiriasiforme adherente; sin otra patología aparente. (Fig 1 y 2).
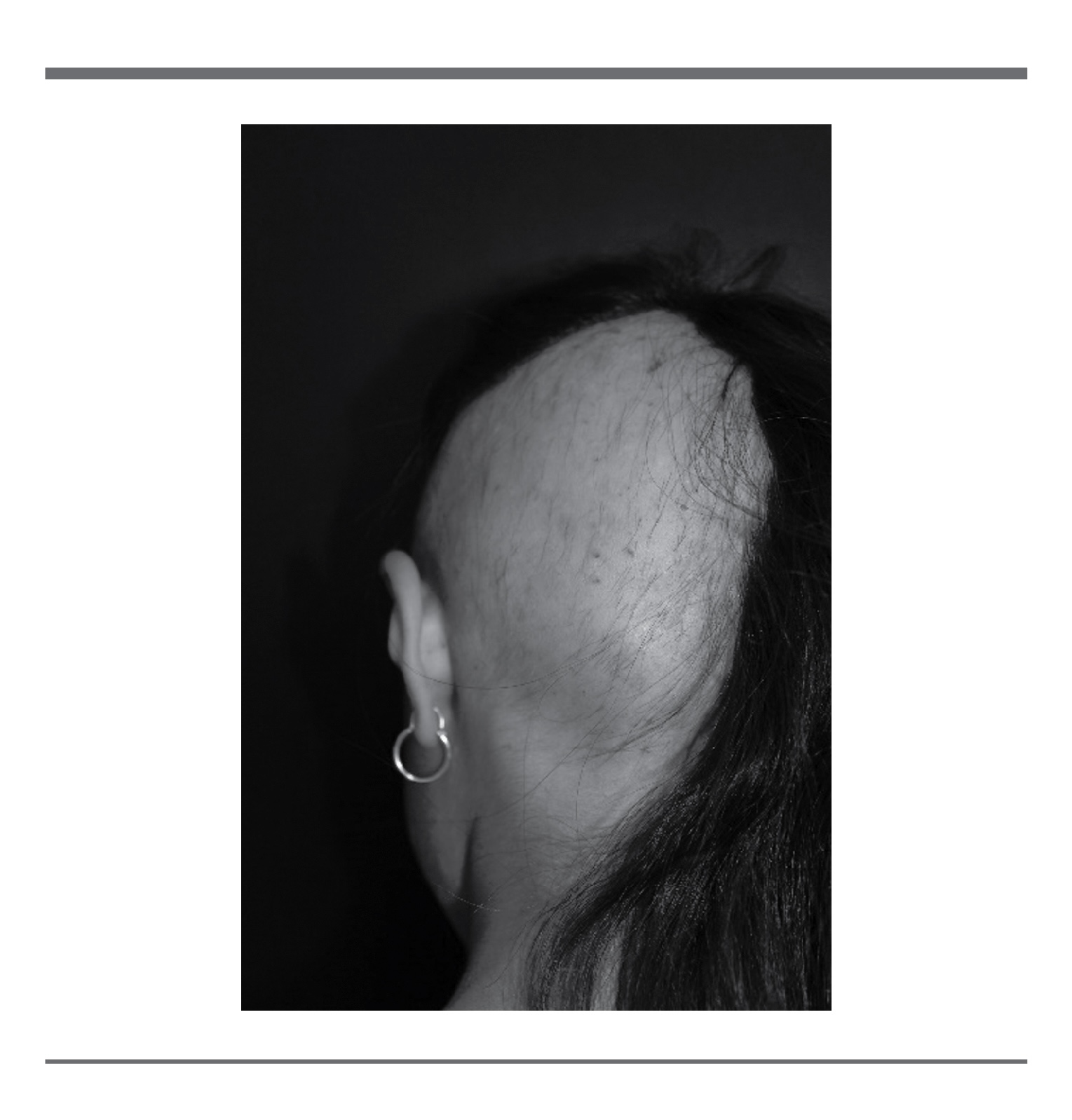
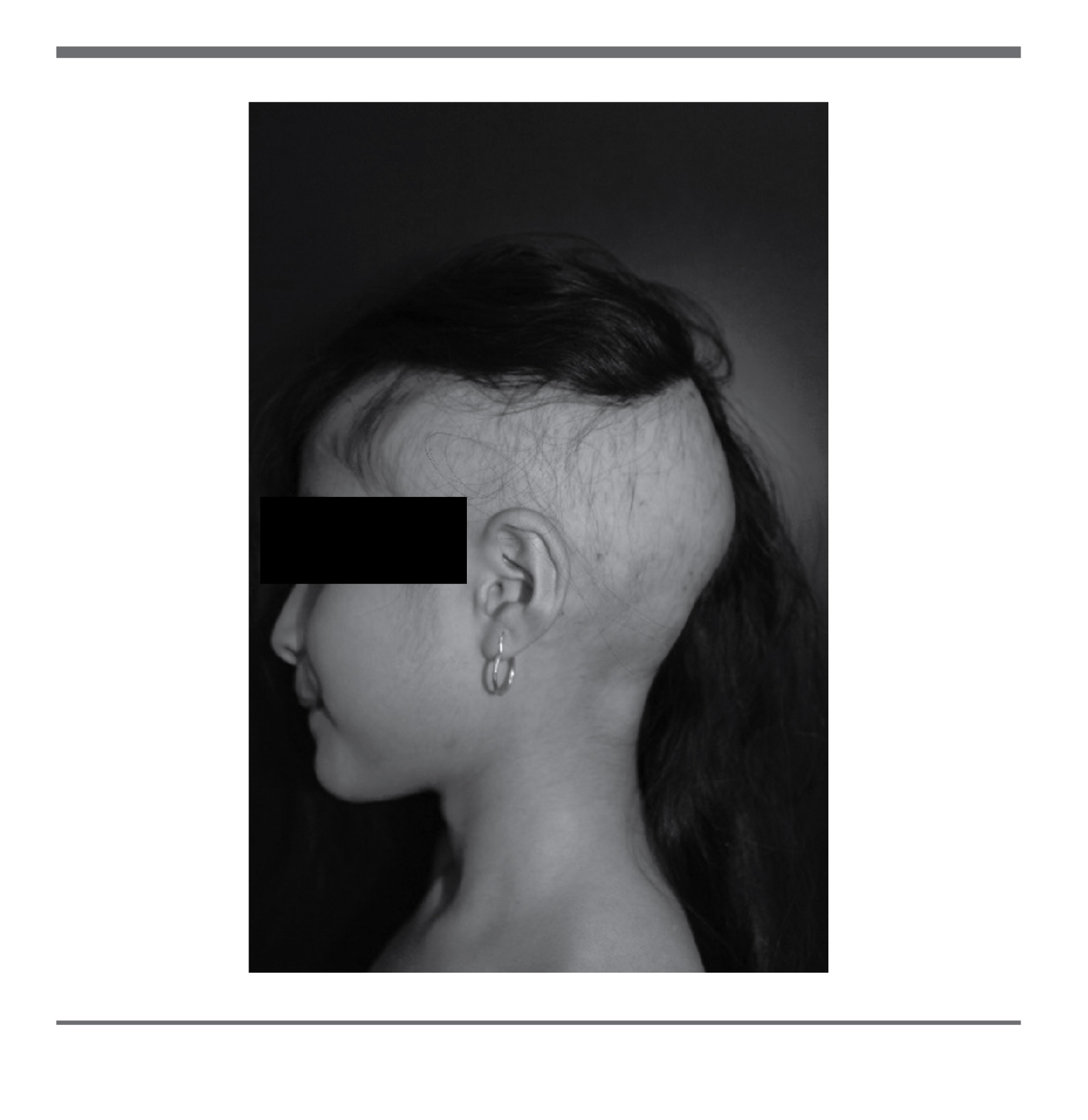
Se realiza prueba de tracción la cual resulta negativa. Dermatoscópicamente se aprecian pelos cortados en diferentes niveles, algunos con forma de sacacorcho y ausencia de puntos amarillos. (Fig 3).
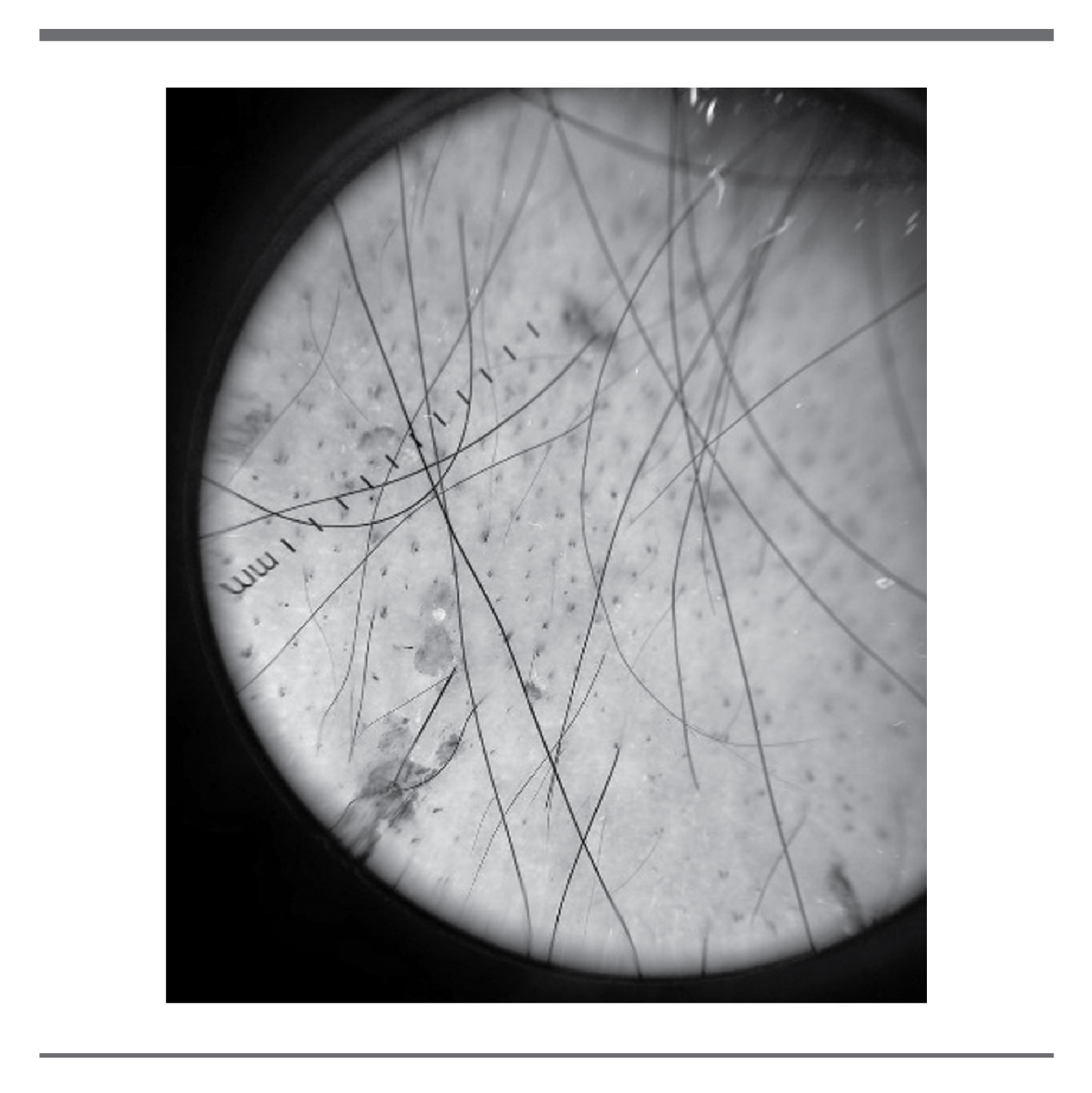
En el resto de la exploración incluidas las uñas sin alteraciones.
Durante la segunda anamnesis los familiares refieren ausencia del padre por separación y aumento del alcoholismo materno hace aproximadamente un año.
Se realiza el diagnóstico de tricotilomanía y pitiriasis capitis (esta última probablemente secundaria al uso de medicamentos tópicos).
Con el diagnóstico de tricotilomanía se refiere al servicio de psiquiatría.
Discusión.
En 1989 Swedo et al, propusieron la NIMH Trichotillomania Severity Scale (NIMH-TSS), una escala para evaluar la severidad de la tricotilomanía, la cual sigue siendo muy utilizada actualmente. De acuerdo con la NIMH-TSS, la tricotilomanía puede ser: sin deterioro, deterioro mínimo, deterioro leve y deterioro moderado o severo, tomando en cuenta si la compulsión de tirar del cabello interfiere o no con las actividades cotidianas y el tamaño de la placa alopécica. Se debe tener en cuenta que el tirón del cabello puede ser automático, y que el paciente no siempre será consciente de esta acción (6)(8).
La etiología de la tricotilomanía es inconclusa y en este caso, no sabemos si la paciente tiene alteraciones genéticas o estructurales, ya que no se le realizaron estudios genéticos ni de imagen como tomografía o resonancia magnética, lo que sí se confirma es que existe componentes cognitivos que si bien no son indispensables, se sabe son factores agregados en los pacientes con tricotilomanía, es decir, no todas las personas expuestas a un estrés en el entorno presentarán tricotilomanía, pero los pacientes con tricotilomanía sí tienen en su mayoría algún componente cognitivo. En el caso presentado, existe disfunción familiar por ausencia del padre y alcoholismo de la madre, así como un mal; todo el entorno al que está expuesta la menor está generando tensión, la cual inconscientemente es aliviada con el tirón del cabello (6)(8).
En la mayoría de los casos, la tricotilomanía que aparece en edad escolar no es significativa y remite al crecer, sin embargo, no fue así el caso con la paciente, quien presentaba un deterioro moderado o grave, una placa de alopecia de gran tamaño y afectación de la calidad de vida. En su caso la tricotilomanía no iba a ceder como un hábito si no se inicia tratamiento de manera oportuna (1).
A pesar de que en la tricotilomanía lo más frecuente es utilizar las manos para tirar del cabello, también se pueden utilizar pinzas u otros dispositivos, y no solo para arrancar el cabello de la cabeza, aunque es lo más común de tirar, puede ser de cualquier parte, cejas, pestañas, etc (6).
El diagnóstico de la tricotilomanía sigue siendo un desafío, no sólo porque la alopecia puede ser el resultado de múltiples etiologías, sino que las manifestaciones clínicas pueden variar desde una conducta de obsesión-compulsión, hasta un acto completamente automático del cual el paciente no es consciente (1).
Al realizar el diagnóstico de tricotilomanía se debe tener presente siempre los diferenciales con alopecia areata (AA), alopecia congénita, tinea capitis, así como trastornos endócrinos, alimenticios, infecciones etc. Son muchos los trastornos y enfermedades diferenciales, sin embargo, la enfermedad principal con la que debe diferenciarse es con AA (1)(9)(10).
El diagnóstico de la tricotilomanía requiere de un examen físico detallado, recordando que, aunque el cabello de la cabeza es el predilecto, también puede verse la tracción con cejas, pestañas e incluso vello púbico, puede haber o no el signo de Friar Tuck con pérdida de cabello en un área distinta en la coronilla y mantenimiento del cabello en las regiones temporal y occipital. La alopecia por tricotilomanía es no cicatricial, con bordes irregulares, no obstante, cuando el trastorno lleva años, puede existir cicatriz secundaria a la inflamación causada por el trauma de la tracción. La prueba de tracción es negativa. En algunos casos, sobre todo cuando nunca se ha diagnosticado algún trastorno de ansiedad y no se ha identificado la obsesión y compulsión, es necesario la tricoscopia (dermatoscopia de cabello y cuero cabelludo) e incluso una biopsia con sacabocados (1)(6)(9).
Con la tricoscopia se puede establecer de manera efectiva la diferenciación de la AA y la tricotilomanía, ya que presentan signos en común, como pelo fracturado, puntos negros, puntos amarillos y signo o punto de exclamación, aunque éste último es más común en AA, presentándose en el 70% de los pacientes. Las características típicas de tricotilomanía son pelos rotos en diferentes longitudes, pelos cortos con tricoptilosis, signo V (una unidad folicular de dos cabellos presenta un quiebre al mismo nivel), pelos enroscados irregulares, si se presentan los puntos amarillos éstos debieran tener puntos negros en su interior para ser diferenciales con AA. Raramente se puede observar microhemorragias foliculares (1)(9)(10)(11).
La biopsia mostrará evidencia traumática del cabello, alopecia no inflamatoria no cicatricial, teniendo en cuenta que cuando se convierte crónica estas lesiones dejarán cicatrices ocasionando una pérdida de cabello permanente, los folículos pilosos se encuentran normal en número, pero con daño por agresión externa al tirar del cabello, pudiendo modificar su anatomía (6).
Otra forma de diagnosticar la tricotilomanía es por clínica, con lo cual se utilizan los criterios del DSM V: A. Arrancarse el pelo de forma recurrente, lo que da lugar a su pérdida. B. Intentos repetidos de disminuir o dejar de arrancar el pelo. C. Arrancarse el pelo causa malestar clínicamente significativo o deterioro en lo social, laboral u otras áreas importantes del funcionamiento. D. El hecho de arrancarse el pelo o la pérdida del mismo no se puede atribuir a otra afección médica. E. El hecho de arrancarse el pelo no se explica mejor por los síntomas de otro trastorno mental (5).
El tratamiento de la tricotilomanía sigue siendo controversial, debido a que no existe un único medicamento establecido. Se han realizado un número importante de estudios que comparan la eficacia de diversos métodos, medicamentos e incluso del tratamiento con placebo, sin embargo, hasta la fecha ninguno ha sido determinante (1)(6)(12).
Puesto que la neuropsicología de la tricotilomanía es el mayor de los componentes etiológicos, actualmente se considera que la psicoterapia debe ser el pilar del tratamiento (1)(6). Dentro de las terapias utilizadas específicamente para la tricotilomanía se encuentran la conductual, la cognitiva y la combinación de ambas (cognitivo-conductual TCC), todas con un grado importante de eficacia. Las primeras dos mostraron una reducción de los síntomas de la tricotilomanía, tanto en gravedad y urgencia, así como en la incapacidad para resistir la obsesión y compulsión, sin embargo, en ambos casos hubo recaída en menos de 6 meses después del tratamiento. A diferencia de éstas, la TCC, ha mostrado una eficacia aún mayor en la reducción de los síntomas y, lo que es más importante, la recaída de los pacientes 6 meses después del tratamiento es menos frecuente (1).
No existe farmacoterapia de la tricotilomanía aprobada por la FDA, por lo que se continúa estudiando la eficacia de los medicamentos. Se han estudiado antidepresivos, anticonvulsivos, estimulantes del sistema nervioso central, moduladores de glutamato, antagonistas opioides y neurolépticos; todos han mostrado diversos grados de eficacia, pero nada concluyente, ya que los resultados no son tan significativos por la alta tasa de respuesta al placebo (12)(13).
Los inhibidores selectivos de la recaptación de serotonina (ISRS) normalmente se consideran como medicamentos de primera línea o los que se eligen con mayor frecuencia, probablemente debido a la alta tasa de comorbilidad que existe con los trastornos obsesivo-compulsivos y relacionados. La fluoxetina es el ISRS que se ha visto es el más recetado para tricotilomanía y el que ha sido estudiado; la eficacia de este no ha sido clara, algunos estudios, como el realizado por Streichenwein y Thornby sugieren que no hay diferencia entre el placebo y la fluoxetina, en términos de la necesidad de tirar y arrancarse el cabello, el tiempo dedicado a arrancarse el cabello y el número de cabellos rasgados, así como de la gravedad. Los síntomas donde la fluoxetina ha mostrado eficacia son en los síntomas depresivos, los cuales muchas veces acompañan a la tricotilomanía, y sobre los cuales los ISRS actúan de manera importante (1)(6)(12)(14).
Otro grupo de medicamentos utilizados en el tratamiento de la tricotilomanía son los antidepresivos tricíclicos (TCA), la clomipramina, que tiene un perfil tricíclico que lo hace muy similar a los ISRS, y la desipramina (1)(12). Ambas han mostrado mayor eficacia que el placebo e igual eficacia que la TCC, mostrando una reducción en la gravedad de arrancarse el cabello, sin embargo, la clomipramina es superior a la desipramina en el tratamiento a corto plazo de tricotilomanía (14).
La N-acetilcisteína (NAC), un modulador de ácido glutámico, también es un medicamento utilizado para el tratamiento de tricotilomanía. El mecanismo de acción del NAC se desconoce, pero existe evidencia que sugiere la presencia de anomalías en el metabolismo del glutamato en pacientes con TOC. NAC puede atenuar procesos fisiopatológicos asociados con trastornos del SNC, como el estrés oxidativo, apoptosis, neuroinflamación, desregulación de la dopamina, entre otros; algunos estudios sugieren que el sistema de la dopamina se encuentra involucrado para la etiología de la tricotilomanía. La eficacia de NAC no es muy clara, algunos estudios sugieren que la mejoría importante en los síntomas, con una notable reducción del tirón de cabello, pero existen estudios que demuestran que la diferencia entre NAC y el placebo no es significativa (1)(6)(12)(14)(15).
La olanzapina es un antipsicótico atípico utilizado para la esquizofrenia y trastornos bipolares, pero su uso se ha sugerido para el tratamiento de tricotilomanía. Tiene una eficacia importante, que va desde la reducción de tirar del cabello desde el inicio del tratamiento hasta la remisión completa de los síntomas en algunos pacientes, mejorando la calidad de vida (1)(6)(14).
La naltrexona es un fármaco utilizado comúnmente para el tratamiento de trastornos por abuso de sustancias, por su capacidad para modular la recompensa mecanismos en el sistema límbico a través de la manipulación del sistema glutaminérgico, serotoninérgico, dopaminérgico y opioide, los cuales están muy relacionados con la etiología de tricotilomanía, pero su eficacia en el tratamiento de tricotilomanía no es clara, si bien algunos pacientes, sobre todo niños, mostraron mejoría de los síntomas, otros estudios han demostrado que no es significativa comparada con placebo, por lo que su uso para tricotilomanía no se recomienda (1)(14).
Al momento de elaborar este caso clínico no se puede dar seguimiento con la paciente, ya que fue derivada al servicio de psiquiatría. Se desconoce el tratamiento que fue indicado, así como el resultado del mismo.
Conclusiones.
La tricotilomanía es un trastorno del control de los impulsos que, a pesar de ser descrita desde el siglo XIX, su etiología y su tratamiento continúan en constante estudio, sin llegar a resultados determinantes.
En este caso no sabemos si existen alteraciones genéticas o estructurales que expliquen la etiología de la tricotilomanía, sin embargo, los componentes cognitivos juegan un papel importante en la aparición y gravedad de la tricotilomanía en la escolar presentada.
El diagnóstico de la paciente no se realizó con los criterios del DSM V, ya que la obsesión y compulsión de tirar del cabello aún es un acto no consciente, un impulso automático. Fue con la tricoscopia donde se observó las características típicas de la tricotilomanía como pelos cortos en diferentes niveles y algunos en sacacorcho, haciendo el diferencial con la AA.
A pesar de estar en la edad donde la enfermedad suele no ser considerada más que un hábito, como el de chuparse el pulgar, se decidió la intervención temprana por el tamaño de la placa alopécica y la afectación de la calidad de vida, derivándola al servicio de psiquiatría para recibir el tratamiento cuanto antes.
El tratamiento de la tricotilomanía puede abordarse desde distintos ángulos, sin embargo, se ha comprobado que una monoterapia puede no ser suficiente para la remisión de los síntomas o para evitar las recaídas, por lo que se ha sugerido en los últimos años es la combinación de la psicoterapia y la farmacología.
La TCC es el método terapéutico con mejores resultados a corto y largo plazo, mostrando su eficacia desde el inicio con la disminución de los síntomas, no sólo en la gravedad de estos, sino que también influye en la capacidad para resistir la obsesión que lleva al paciente a realizar la acción o compulsión de tirar de su cabello, además, ha mostrado que el porcentaje de recaída a los 6 meses es bajo.
En comparación con la psicoterapia, la farmacología utilizada en tricotilomanía no ha sido tan clara, ya que la respuesta de los pacientes a los medicamentos dependerá de múltiples factores.
Referencias.
- Cison H, Kus A, Popowicz E, Szyca M, Reich A. Trichotillomania and Trichophagia: Modern Diagnostic and Therapeutic Methods. Dermatol Ther (Heidelb) [Internet] 2018 [Citado 2020 ago 30]; 8: 389-98. Disponible en: https://doi.org/10.1007/s13555-018-0256-z
2. Grant JE. Trichotillomania (hair pulling disorder). Indian J Psychiatry [Internet] 2019 [Citado 2020 ago 30]; 61:136-9. Disponible en: DOI: 10.4103/psychiatry.IndianJPsychiatry_529_18
3. Grant JE, Chamberlain SR. Trichotillomania. Am J Psychiatry [Internet] 2016 [Citado 2020 ago 30]; 173(9): 868–874. Disponible en: DOI: doi:10.1176/appi.ajp.2016.15111432
4. Sani G, Gualtieri I, Paolini M, et al. Drug Treatment of Trichotillomania (Hair-Pulling Disorder), Excoriation (Skin-picking) Disorder, and Nail-biting (Onychophagia). Current Neuropharmacology[Internet] 2019 [Citado 2020 ago 30]; 17: 775-786. Disponible en: DOI: 10.2174/1570159X17666190320164223
5. Asociación Americana de Psiquiatría. Trastorno obsesivo-compulsivo y trastornos relacionados. En: Guía de consulta de los criterios diagnósticos del DSM 5. Arlington, VA. 2013. P. 145,146,149
6. Pereyra AD, Saadabadi A. Trichotillomania. StatPearls [Internet] 2020 [Citado ago 31]. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK493186/
7.Fernández-Manso B, Villora-Morcillo N, Taboas-Pereira MA, Elipe-Maldonado C. Tricotilomanía de nueva aparición durante el tratamiento con fármacos estimulantes. A propósito de dos casos clínicos pediátricos. Arch Argent Pediatr [Internet] 2020 [Citado 2020 oct 06]; 118(1): e61-e62. Disponible en: http://dx.doi.org/10.5546/aap.2020.e61
8. Grant JE, Redden SA, Leppink EW, Chamberlain SR. Trichotillomania and Co-occurring Anxiety. Compr Psychiatry [Internet] 2017 [Citado 2020 oct 01]; 72: 1–5. Disponible en: DOI: 10.1016/j.comppsych.2016.09.005.
9.Duarte-Pinto ACV, et al. Trichotillomania: a case report with clinical and dermatoscopic differential diagnosis with alopecia areata. A Bras Dermatol [Internet] 2017 [Citado 2020 oct 04]; 92(1): 118-20. Disponible en: DOI: http://dx.doi.org/10.1590/abd1806-4841.20175136
10. Lázaro-Lorente M, Blasco-Morente G. Alopecia en placas: A propósito de un caso. Actual Med [Internet] 2018 [Citado 2020 oct 04]; 103(803): 37-39. Disponible en: DOI: 10.15568/am.2018.803.cc02
11. Mariana SM, et al. Rol de la tricoscopia en el diagnóstico de un caso de tricotilomanía. Med Cutan Iber Lat Am [Internet] 2016 [Citado 2020]; 44(1): 60-63. Disponible en: https://www.medigraphic.com/pdfs/cutanea/mc-2016/mc161k.pdf
12. Verinder S. Psychopharmacology for the Clinician. J Psychiatry Neurosci [Internet] 2017 [Citado 2020 oct 06]; 42(3). Disponible en: DOI: 10.1503/jpn.160223
13. Grant JE, et al. Placebo response in trichotillomania. International Clinical Psychopharmacology[Internet] 2017 [Citado 2020 oct 06]: 32(6). Disponible en: DOI: 10.1097/YIC.0000000000000185
14. Sani G, et al. Drug Treatment of Trichotillomania (Hair-Pulling Disorder), Excoriation (Skin-picking) Disorder, and Nail-biting (Onychophagia). Current Neuropharmacology [Internet] 2019 [Citado 2020 oct 06]; 17: 775-786. Disponible en: DOI: 10.2174/1570159X17666190320164223
15. López-Barroso LA, Fraia e Souza MNI, Sternberg F, Barros-Nunes GJ. Trichotillomania: a good response to treatment with N-acetylcysteine. A Bras Dermatol [Internet] 2017 [Citado 2020 oct 06]; 92(4): 537-9. Disponible en: DOI: http://dx.doi.org/10.1590/abd1806-4841.20175435





