Absceso epidural espinal y del músculo psoas en paciente diabético.
Spinal epidural abscess and psoas muscle in a diabetic patient.
AUTOR:
Marianne Nievas Sánchez 1* https://orcid.org/0000-0002-6933-7109
Elmer Humberto Najera Alvarado 2 https://orcid.org/0000-0002-2941-830X
1* Especialista de primer grado en Medicina Interna. Profesor Instructor. Hospital Clínico - Quirúrgico “Hermanos Ameijeiras”. La Habana, Cuba.
2 Residente en Medicina Interna. Hospital Clínico – Quirúrgico “Hermanos Ameijeiras”. La Habana, Cuba.
Correspondencia: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla.
RESUMEN:
Introducción: La diabetes mellitus es considerada un factor de riesgo para el desarrollo de enfermedades infecciosas. El control glucémico deficiente conduce fundamentalmente a complicaciones metabólicas e infecciosas. Los abscesos profundos constituyen las complicaciones de los tejidos blandos más temidas en pacientes diabéticos.
Objetivo: Reportar la formación de abscesos a nivel del espacio epidural espinal y del músculo psoas derecho, a punto de partida de una bacteriemia por S. aureus, en un paciente con diabetes mellitus tipo 2 mal controlada.
Presentación del caso: Masculino de 64 años con antecedentes de diabetes mellitus tipo 2 con mal control, con requerimientos de altas dosis de insulina NPH. Ingresa por fiebre y paraplejia flácida. Se aísla en sangre S. aureus y se evidencia por imágenes de resonancia magnética con gadolinio un absceso epidural espinal y un absceso del músculo psoas derecho. Se realiza tratamiento quirúrgico y manejo con antimicrobianos. La evolución del paciente fue tórpida llegando al fallecimiento.
Conclusiones: La diabetes mellitus incrementa el riesgo de bacteriemia y desarrollo de sepsis grave, mayormente en pacientes no controlados. La aparición de abscesos constituye una de las complicaciones más temidas que deben ser tratadas tan rápido como sea posible, para evitar secuelas definitivas o la muerte del paciente.
Palabras clave: diabetes mellitus tipo 2, absceso epidural espinal, absceso del psoas.
ABSTRACT:
Introduction: Diabetes is considered a risk factor for the development of infectious diseases. Poor glycemic control fundamentally leads to metabolic and infectious complications. Deep abscesses constitute the most feared soft tissue complications in diabetic patients.
Objective: Report the formation of abscesses at the level of the spinal epidural space and the right psoas muscle, at the starting point of S. aureus bacteremia, in a patient with poorly controlled type 2 diabetes.
Case presentation: 64-year-old male with a history of poorly controlled type 2 diabetes, requiring high doses of NPH insulin. Admitted with fever and flaccid paraplegia. S. aureus is isolated in blood and spinal epidural abscess and an abscess of the right psoas muscle are evidenced by magnetic resonance images with gadolinium. Surgical treatment and management with antimicrobials are performed.
Conclusions: Diabetes increases the risk of bacteremia and development of severe sepsis, mostly in uncontrolled patients. The appearance of abscesses constitutes one of the most feared complications that must be treated as quickly as possible, to avoid permanent consequences or death of the patient.
Keywords: type 2 diabetes, spinal epidural abscess, psoas abscess.
INTRODUCCIÓN
La diabetes tipo 2 es una enfermedad de gran importancia de salud pública a nivel mundial, por ser una de las enfermedades crónicas no transmisible más frecuente, teniendo en cuenta la severidad y diversidad de sus complicaciones crónicas. Como, las complicaciones infecciosas debido a que presentan un mayor riesgo, tanto en incidencia como en gravedad, lo que traduce una mayor morbilidad y mortalidad. Las personas con diabetes tipo 2 presentan un riesgo aumentado de infecciones en atención primaria [RR 1,5 a 4 veces] y de hospitalización por infecciones [RR ~ 1,9] en comparación con personas sin diabetes, independientemente del grupo étnico. 13
En la práctica clínica se considera a la diabetes como un factor de riesgo para adquirir enfermedades infecciosas. Dentro de las más frecuentes se asocian las del tracto urinario, la neumonía, mucocutáneas, y fúngicas. Otras infecciones menos frecuentes son la mucormicosis, la otitis externa maligna, la colecistitis y las infecciones urinarias enfisematosas.1
Los pacientes con diabetes tipo 2 tienen 2.8 veces más riesgo de cursar con bacteremia por estafilococos aureus (S. aureus) adquirida en la comunidad. Debido a que la hiperglucemia crónica afecta al sistema inmune mediante la reducción de la quimioprofilaxis, fagocitosis y la actividad oxidativa de los neutrófilos. Otro mecanismo se asocia a los productos de glicacion avanzada (AGEs) que promueven biopelículas para el desarrollo de S. aureus. 12,13
La evolución clínica de las infecciones en las personas con diabetes puede ser más tórpida, tener un mayor riesgo de complicaciones y morbimortalidad, así como un impacto socioeconómico importante debido a la mayor utilización de los servicios de urgencias y hospitalizaciones que en personas no diabéticas.1 El impacto socioeconómico se relaciona directamente al estrés económico, derivados de gastos médicos directos (hospitalizaciones, procedimientos, medicamentos) y de la pérdida de ingresos por incapacidad laboral o desempleo. Esto se agrava en poblaciones vulnerables por barreras estructurales y limitación en el acceso a los servicios de salud, lo que genera un ciclo de pobreza. Del 2017 al 2022 los costos asociados a la diabetes y sus complicaciones en los estados unidos se han incrementado un 7% alcanzando cifras superiores a 400 mil millones de dólares anuales. 15,16
La propia fisiopatología del desarrollo de la diabetes puede estar detrás de la aparición de enfermedades infecciosas, de tal forma que tanto la resistencia periférica a la insulina como su amplia relación con la obesidad presentan un estado inflamatorio crónico que influye en los mecanismos defensivos celulares.1
En una revisión Holt RIG y cols. describen el mecanismo sobre como la infección induce una reacción de estrés, aumentando la producción de hormonas contrareguladoras (glucagón, hormona el crecimiento, catecolaminas y glucocorticoides) y citocinas como el factor de necrosis tumor α y la interleucina 1. Esta combinación antagoniza la acción de insulina, lo que provoca la incapacidad de la captación de glucosa en el musculo esquelético. 14
La mayor susceptibilidad y frecuencia de infecciones bacterianas en este tipo de pacientes está relacionada con el control metabólico, de modo que en aquellos con control aceptable la frecuencia de infecciones es similar a la población general, mientras que, si existe un mal control, la susceptibilidad es mayor. El control glucémico deficiente, especialmente en presencia de infección, puede conducir a complicaciones metabólicas y las relacionadas con la propia infección, por lo que es necesario que además de la terapia antimicrobiana se haga hincapié en lograr un buen control de la glucemia. 2
CASO CLÍNICO
Masculino de 64 años, raza blanca, procedencia de área rural, con antecedentes de diabetes tipo 2 mal controlada en los últimos meses, con requerimientos de altas dosis de insulina NPH. Un mes previo al ingreso a nuestro centro inició con fiebre vespertina con registros entre 38 - 39 °C, asociada a escalofríos y dolor lumbar. Se interpretó este cuadro como una infección de vías urinarias altas y se inició manejo con antimicrobianos.
Durante este cuadro el paciente presentó mala evolución clínica, se instaura una paraplejia flácida, por lo que se decide traslado a nuestro centro hospitalario. Al interrogatorio durante el ingreso surgen antecedentes de forunculosis localizada en región torácica anterior, la cual apareció una semana previa al inicio del cuadro febril. Al momento de su llegada se constatan al examen físico los siguientes datos:
- Piel y mucosas: palidez mucocutánea generalizada, mucosa seca y pliegue cutáneo acolchonado. Temperatura 38,5 °C.
- Aparato cardiovascular: FC 110 lpm, ruidos cardiacos rítmicos, taquicárdicos, sin soplos.
- Aparato respiratorio: FR 22 rpm, SpO2 95 %, murmullo vesicular conservado.
- Abdomen: no doloroso, no visceromegalias.
- Sistema nervioso central: paraplejia flácida con nivel sensitivo T7 - T8, hiporreflexia aquileana y rotuliana, no babinsky ni sucedáneos, no clonus.
La tabla 1 muestra los resultados de laboratorio clínico. Los datos asociados con la diabetes fueron los siguientes: glucosa plasmática en ayunas y hemoglobina glicada elevadas. El estudio de los gases arteriales no mostró acidosis. El conteo absoluto de leucocitos se reportó muy elevado, con predominio de segmentados. La función renal y hepática estaba en rango de normalidad, a excepción de las proteínas totales y la albúmina que se encontraban disminuidas. Los marcadores de inflamación se encontraban elevados.
Los hemocultivos seriados mostraron crecimiento de S. aureus con sensibilidad a clindamicina, trimetoprima, sulfametoxazol, teicoplanina, vancomicina y rifampicina.
Tabla 1. Datos de laboratorio del paciente.
La Figura 1 muestra las imágenes de la resonancia magnética nuclear con gadolinio de columna dorsal y lumbosacra. Se observa la presencia de una imagen ovalada compleja, que se extiende desde T5 hasta el tercio superior de T7, con desplazamiento de la pared lateral izquierda de la médula, con una longitud de 68 mm, compatible con un absceso epidural espinal (Figura 1a). A nivel del músculo psoas derecho se observa colección que mide 12 cm, compatible con un absceso (Figura 1b).
A) 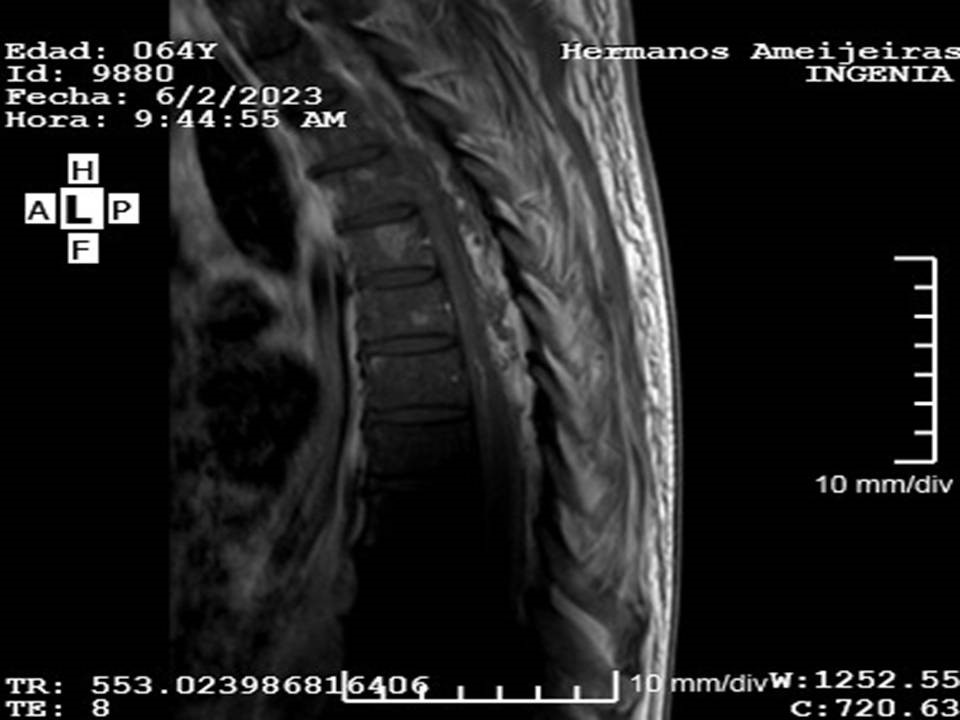 B)
B)
Figura 1. Resonancia magnética nuclear 3 Tesla con gadolinio de columna dorsal y lumbosacra: a) corte sagital, secuencia T1, se observa imagen ovalada compleja compatible con absceso epidural espinal, extendido desde T5 hasta el 1/3 superior de T7; b) corte sagital, secuencia T2, a nivel del músculo psoas derecho se observa colección compatible con absceso.
Cirugía general realiza drenaje percutáneo de la colección del músculo psoas. Se drenan aproximadamente 800 ml de pus y se envían muestras para cultivo bacteriológico, el cual fue positivo a S. aureus. Ortopedia procede a realizar laminectomía derecha, desde T5 hasta T8. Se reseca el ligamento amarillo el cual se encontró hipertrófico a este nivel y se realiza toma de muestra del líquido contenido entre el espacio anterior del saco tecal y el reborde óseo. Se envía a microbiología, observándose cocos Gram + en el examen directo, mientras que en el cultivo se aislaron nuevamente cepas de S. aureus. Se inicia manejo con Vancomicina 1 gramo cada 12 horas, Amikacina 1 gramo al día y Metronidazol 500 mg cada 8 horas.
Considerando la presencia de una bacteriemia por S. aureus, se realiza la búsqueda activa de focos metastásicos, resultando la radiografía de tórax y el ecocardiograma normales. Se descarta compromiso inmunológico secundario a infección por virus de inmunodeficiencia humana por prueba de ELISA no reactiva.
A pesar del tratamiento combinado (drenaje y antimicrobianos), el paciente evoluciona hacia el shock séptico, requiriendo traslado a unidad de terapia intensiva con necesidad de asistencia ventilatoria mecánica invasiva y apoyo con fármacos inotrópicos. Realiza dos eventos de parada cardiovascular y fallece en el último.
DISCUSIÓN
Las infecciones de piel y tejidos blandos más frecuentes en las personas con diabetes son la foliculitis, la forunculosis y los abscesos profundos, que muchas veces aparecen en el desarrollo de la enfermedad, siendo más graves en estas poblaciones. Los gérmenes habitualmente implicados son el S. aureus y S. epidermidis, aislados en el 60 % de los casos. Los enterococos, estreptococos y enterobacteriaceas son menos frecuentes.1
El absceso del músculo psoas es una enfermedad infecciosa poco frecuente. Etiológicamente, se clasifican en dos categorías: primarios y secundarios. Los primarios ocurren por diseminación hematógena o linfática desde un sitio no conocido. Son producidos en el 88 % de los casos debido a bacteriemia por
S. aureus. Los secundarios ocurren por diseminación directa desde una estructura cercana. Estos suelen ser polimicrobianos, con predominio de gramnegativos entéricos, puesto que están relacionados con infecciones de órganos vecinos: gastrointestinales, urinarias y osteoarticulares. 3
La diabetes mellitus es considerada un factor de riesgo dominante y predisponente hasta en un 64 % de los casos de abscesos del músculo psoas. 4 La triada clínica clásica está conformada por fiebre, dolor lumbar y claudicación de la marcha o “cojera”, sin embargo, este conjunto se observa tan solo en un 30 % de los casos. Las molestias más frecuentes son: dolor abdominal o lumbar, signo del psoas positivo (dolor al extender la cadera) y la fiebre, la cual se presenta en casi el 100 % de los pacientes.5
El diagnóstico de certeza incluye laboratorios e imágenes radiológicas. Dentro de estas últimas destacan la Tomografía Computarizada (TC) y la Resonancia Magnética nuclear (RMN) contrastadas, las cuales presentan una sensibilidad casi del 100 %. La resonancia tiene ventajas con respecto a la tomografía, por ejemplo, mejor discriminación de tejidos blandos y la posibilidad de observar la pared del absceso y estructuras circundantes. A pesar de esto, su uso se encuentra limitado por el costo, las contraindicaciones relativas en algunos pacientes y la disponibilidad limitada.6
El manejo se basa en dos pilares fundamentales: cobertura antibiótica y drenaje por vía quirúrgica o percutánea. Con respecto al manejo antibiótico, se debe iniciar tratamiento que cubra S. aureus y organismos entéricos aerobios y anaerobios, con una duración entre 3 y 6 semanas. En relación con el drenaje, en la actualidad, la modalidad de elección es la percutánea, debido a la baja morbilidad y a la resolución del absceso en el 75 al 90 % de los casos.7
El absceso epidural espinal es también una entidad infrecuente, con presentación habitual en adultos entre 50 y 60 años. Resulta del acúmulo de material purulento entre la duramadre y el canal medular. Lo cual constituye una emergencia médico – quirúrgica debido al riesgo de parálisis irreversible. 8
La etiología más frecuente es el S. aureus (60 - 70 %), seguida de bacilos gramnegativos. Se producen generalmente por siembra hematógena de un proceso bacteriémico, diseminación de un foco infeccioso adyacente o por inoculación directa debido a traumatismo, cirugía espinal o catéter epidural. 9
La tríada clínica clásica (dolor dorsolumbar, fiebre y signos neurológicos) aparece en una minoría de pacientes (9 - 33 %), por lo que la sospecha diagnóstica puede demorar. 8
La RMN es la prueba diagnóstica de elección por su alta sensibilidad y capacidad multiplanar, definiendo la localización y extensión anatómica que ayuda a plantear la cirugía. La TC con contraste es una alternativa cuando la RMN no está disponible inmediatamente o está contraindicada.10 El tratamiento se basa fundamentalmente en antibioticoterapia intravenosa y el drenaje quirúrgico con laminectomía descompresiva y desbridamiento. 8
Las complicaciones pueden derivarse de un retraso en el diagnóstico. En el absceso del músculo psoas las fundamentales son el shock séptico (20 % de los casos) y la trombosis venosa profunda por compresión extrínseca de las venas ilíaca y femoral.3 En el caso del absceso epidural espinal la complicación más temida es la parálisis irreversible debida a isquemia medular por compresión directa, expansión del absceso o isquemia secundaria al compromiso vascular.11
Los autores consideran que en el caso de este paciente, el factor predisponente e iniciador de todo el proceso fue el descontrol glucémico de meses de evolución. El desarrollo de ambos abscesos fue a punto de partida de una bacteriemia por S. aureus. El absceso del psoas constituyó un hallazgo imagenológico, teniendo en cuenta que la clínica predominante fue la neurológica. La RMN contrastada constituyó la técnica de imagen fundamental para el diagnóstico. A pesar del tratamiento antimicrobiano y quirúrgico de ambos abscesos, el paciente presentó complicaciones, la fundamental, el shock séptico, la cual ocasionó el fallecimiento.
Finalmente, en esta revisión bibliográfica podemos consensuar que, ambos abscesos son entidades que se presentan con poca frecuencia y cuando lo hacen constituyen una situación grave, por lo que siempre se debe conservar la sospecha clínica para realizar un diagnóstico y tratamiento oportunos, dado que estos dos elementos son los que mayoritariamente determinan el pronóstico.
CONCLUSIONES
La diabetes mellitus incrementa el riesgo de bacteriemia y desarrollo de sepsis grave, mayormente en pacientes no controlados.
La aparición de abscesos en los diabéticos constituye una de las complicaciones más temidas que deben ser tratadas tan rápido como sea posible, para evitar secuelas definitivas o la muerte del paciente.
CONFLICTO DE INTERESES
Los autores declaran que no existen conflictos de intereses.
FUENTES DE FINANCIAMIENTO Y CONDICIONES ÉTICAS
Para la realización del artículo y presentación del caso se obtuvo el consentimiento del grupo de trabajo quien brindo atención del caso y previa información al paciente, explicando la confidencialidad y protección de sus datos. Posteriormente acepto la socialización del caso. La historia clínica reposa en los archivos del archivo clínico del Hospital Clínico Quirúrgico Hermanos Ameijeiras, en la Habana Cuba.
Referencias bibliográficas
1. López – Simarro F. Prevención y tratamiento de la enfermedad infecciosa en personas con diabetes. Medicina de familia. Semergen. 2019;45(2):117---127. Disponible en: https://doi.org/10.1016/j.semerg.2018.07.007.
2. American Diabetes Association (ADA). Standards of medical care in diabetes - 2023. Diabetes Care. 2023.
3. Spelman D. Psoas Abscess. UpToDate. 2020. Disponible en: https://www.uptodate.com/contents/psoas-abscess?search=psoas%20abscess&source=search_result&selectedTitle=1~30&usage_type=default&display_rank=1#H17.
4. García A, Ung P, Misiara AE, Jenki D, Jiménez Y. Absceso del psoas en una paciente diabética. Presentación de caso. Rev Med Electrón. 2016;38(2):277-285.
5. Cargill T, Gupta V, Thomas P. Pyogenic iliopsoas abscess: An uncommon presentation of nonspecific leg pain. Journal of Acute Medicine. 2014;4:154-156. Disponible en: https://doi.org/10.1016/j.jacme.2013.09.001.
6. Kulkarni A, Aafren M, Shetkar S, Tinmaswala A. Psoas Abscess: Imaging diagnosis of a rare entity. Annals of International Medical and Dental Research. 2018;4(2):22-25. Disponible en: https://doi.org/ 10.21276/aimdr.2018.4.2.
7. Benkhadoura M, El-Mogassabi AH, Mansor SM, Abuzaid IA, Manita MA, Etabbal AM, Elgazwi KK, Elshaiky AI. Iliopsoas abscess: clinical presentation, management, and outcome. Int Surg J. 2019;6(1):1721. Disponible en: https://doi.org/10.18203/2349-2902.isj20185458.
8. Lepetic S, Martignetti C, Dalzotto A, Díaz F, Bickham D, Mariñasnky A, et al. Absceso epidural espinal por Staphylococcus aureus en pediatría. Caso clínico y revisión bibliográfica. Rev Hosp Niños (B Aires). 2017; 59(266): 166-70.
9. Tong SYC, Davis J, Eichenberger E, Holland TL, Fowler Jr VG. Staphylococcus aureus infections: epidemiology, pathophysiology, clinical manifestations, and management. Clin Microbiol Rev. 2015; 28(3): 603-61.
10. Sexton DJ, Sampson JH. Spinal epidural abscess. En: Stephen B, editor. UpToDate. Waltham, Mass: UpToDate; 2023.





