Manejo anestésico de paciente embarazada con disección aortica y preeclampsia en segundo nivel de atención: reporte de caso.
Anesthetic management of a pregnant patient with aortic dissection and
preeclampsia at the second level of care: case report.
Autores: Rocio Medina Espinosa ᵃ; Mariana Ortega Martínez ᵇ; Jorge Zaragoza Delgado c.
RESUMEN
La cardiopatía es un factor de riesgo importante de mortalidad materna y fetal durante la gestación con una incidencia del 1-3%. Representa la causa más frecuente de mortalidad no obstétrica durante el embarazo, siendo responsable del 10-15% de la mortalidad materna. Las pacientes obstétricas con cardiopatía corren más riesgo de padecer complicaciones serias secundarias a los cambios hemodinámicos asociados a la gestación y el alumbramiento, motivo por el cual el manejo anestésico durante el embarazo obliga a tener en cuenta los innumerables cambios que ocurren durante la gestación y sus efectos sobre la cardiopatía correspondiente y sobre el bienestar del feto. La disección aortica asociada al embarazo es una entidad poco frecuente, siendo la tercera causa de muerte por problemas cardiovasculares.
Se presenta el caso de paciente femenina de 40 años que cursaba embarazo de 34.1 semanas de gestación, inició con dolor torácico de forma súbita por lo que acudió a valoración médica en unidad de primer nivel, y es referida a una unidad de mayor resolución en donde se identificaron cifras tensionales elevadas y se realizó ecocardiograma que reportó insuficiencia aórtica leve/moderada, por lo que se decide la interrupción del embarazo debido a las condiciones cardiovasculares y el riesgo para el binomio.
El manejo anestésico que se utilizó fue bloqueo peridural fraccionado para evitar cambios hemodinámicos y favoreciendo la estabilidad hemodinámica durante el trans anestésico, esto con el fin de evitar fluctuaciones hemodinámicas bruscas asociadas a la anestésica general. Al término del procedimiento la paciente fue egresada a la unidad de cuidados intensivos, sin necesidad de soporte vasopresor.
Palabras clave: cardiopatía, embarazo, insuficiencia aortica,anestesia, disección aórtica.
ABSTRACT
Heart disease is a major risk factor for maternal and fetal mortality during pregnancy, with an incidence of 1-3%. Is this the most common cause of non-obstetric mortality during pregnancy, accounting for 10-15% of maternal mortality. Obstetric patients with heart disease are greater risk of serius complications secondary to the hemodynamic changes associated with pregnancy and childbirth, which is why anesthetic management during pregnancy requires consideration of the countless changes that occur during pregnancy and their effects on the corresponding heart disease and on the well-being of the fetus. Aortic dissection associated with pregnancy is a rare condition, but it is the third leading cause of death from cardiovascular problems.
We present the case of a 40-year-old female patient who was 34.1 weeks pregnant and experienced sudden chest pain, prompting her to seek medical evaluation at a primary care facility. She was referred to a higher-level facility where high blood pressure was identified and an echocardiogram was performed, which reported mild/moderate aortic insufficiency. It was therefore decided to terminated the pregnancy due to the cardiovascular conditions and the risk to the mother and child.
The anesthetic management used was fractionated epidural block to avoid hemodynamic changes and promote hemodynamic stability during the procedure, thus preventing abrupt hemodynamic fluctuations associated with general anesthesia. At the end of the procedure, the patient was transferred to the intensive care unit without requiring vasopressor support.
Keywords: heart disease, pregnancy, aortic insufficiency, anesthesia, aortic dissection.
INTRODUCCIÓN
Durante el embarazo se produce una serie de cambios fisiológicos y hemodinámicos para una buena evolución de la gestación, las cuales pueden agravar enfermedades cardiovasculares preexistentes.
Dentro de los cambios vasculares se encuentra el aumento del gasto cardiaco, distensibilidad arterial y del volumen de
líquido extracelular o la disminución de la presión arterial y la distensibilidad periférica total.(1)
La cardiopatía es un factor de riesgo importante de mortalidad materna y fetal durante la gestación con una incidencia del 1-3%. Representa la causa más frecuente de mortalidad no obstétrica durante el embarazo, siendo responsable del 10-
15% de la mortalidad materna. Las pacientes obstétricas con cardiopatía corren más riesgo de padecer complicaciones serias secundarias a los cambios hemodinámicos asociados a la gestación y el alumbramiento, motivo por el cual el manejo anestésico durante el embarazo obliga a tener en cuenta los innumerables cambios que ocurren durante la gestación y sus efectos sobre la cardiopatía correspondiente y sobre el bienestar del feto.(2)
La preeclampsia se caracteriza por la presión arterial de nueva aparición definida como presión arterial sistólica 140 mmHg o presión arterial diastólica 90 mmHg después de 20 semanas de gestación en mujeres que anteriormente eran normotensas.
La disección aortica es una entidad poco frecuente, siendo la tercera causa de muerte materna por problemas cardiovasculares, los síntomas que se presentan son inespecíficos como dolor de pecho, dolor de espalda, disnea, sincopes y debilidad, los cuales pueden asemejar situaciones propias del embarazo y debido a la poca frecuencia es poco probable que se logre situar dentro de los diagnósticos diferenciales (3).
PRESENTACIÓN DEL CASO
Femenino de 40 años con embarazo de 34.1 semanas de gestación, primigesta, hernia discal, ocupación ama de casa, presentó dolor torácico de tipo precordial, de forma súbita ENA 10/10 agregándose disnea en reposo de 2 horas de evolución por lo que acude a valoración a su centro de salud en donde es referida por médico general a unidad de segundo nivel con sospecha de probable neumotórax espontaneo. Se realiza traslado de 2 horas por sus propios medios, a su arribo a la unidad se detectan cifras tensionales elevadas (150/90 mmHg– 155/92 mmHg) se realizan toma de estudios de laboratorio y gabinete obteniéndose los siguientes resultados.
Laboratorios: Hemoglobina: 12.4 g/dL; Hematocrito: 35.8%, Leucocitos: 12.5 10*3/uL; Plaquetas: 260 10*3/uL. Tiempos
de coagulación: TP: 10.8 segundos, TPT: 34.5 segundos;INR: 0.95 Grupo y Rh: O positivo. Dimero D: 1663.1 ng/mL;
Troponina I – 1.5 ng/L; Transaminasa oxalacetica 16 UI/L; CPK: 32 UI/L; CPK-MB: 17 UI/L, acido úrico 3.3 mg/dL,
Transaminasa piruvica: 14 UI/L, Deshidrogenasa láctica 17.28 UI/L.
Se realizó electrocardiograma de 12 derivaciones en donde se observa un ritmo sinusal con frecuencia de 81 latidos por minuto, con eje positivo a la derecha con ondas 2 mV T negativas en V1 y V2, sin alteraciones en la conducción ni bloqueos de rama, así mismo se realiza una radiografía de tórax posteroanterior con rotación a la izquierda, en las estructuras óseas se observa desviación dextroconvexa de la columna dorsal y botón aórtico aparentemente aumentado de tamaño, campos pulmonares con adecuada radiopacidad, sin infiltraciones ni ocupaciones anormales ni engrosamientos pleurales, sin presencia de neumotórax (motivo de referencia), (Imagen 1).
IMAGEN 1.
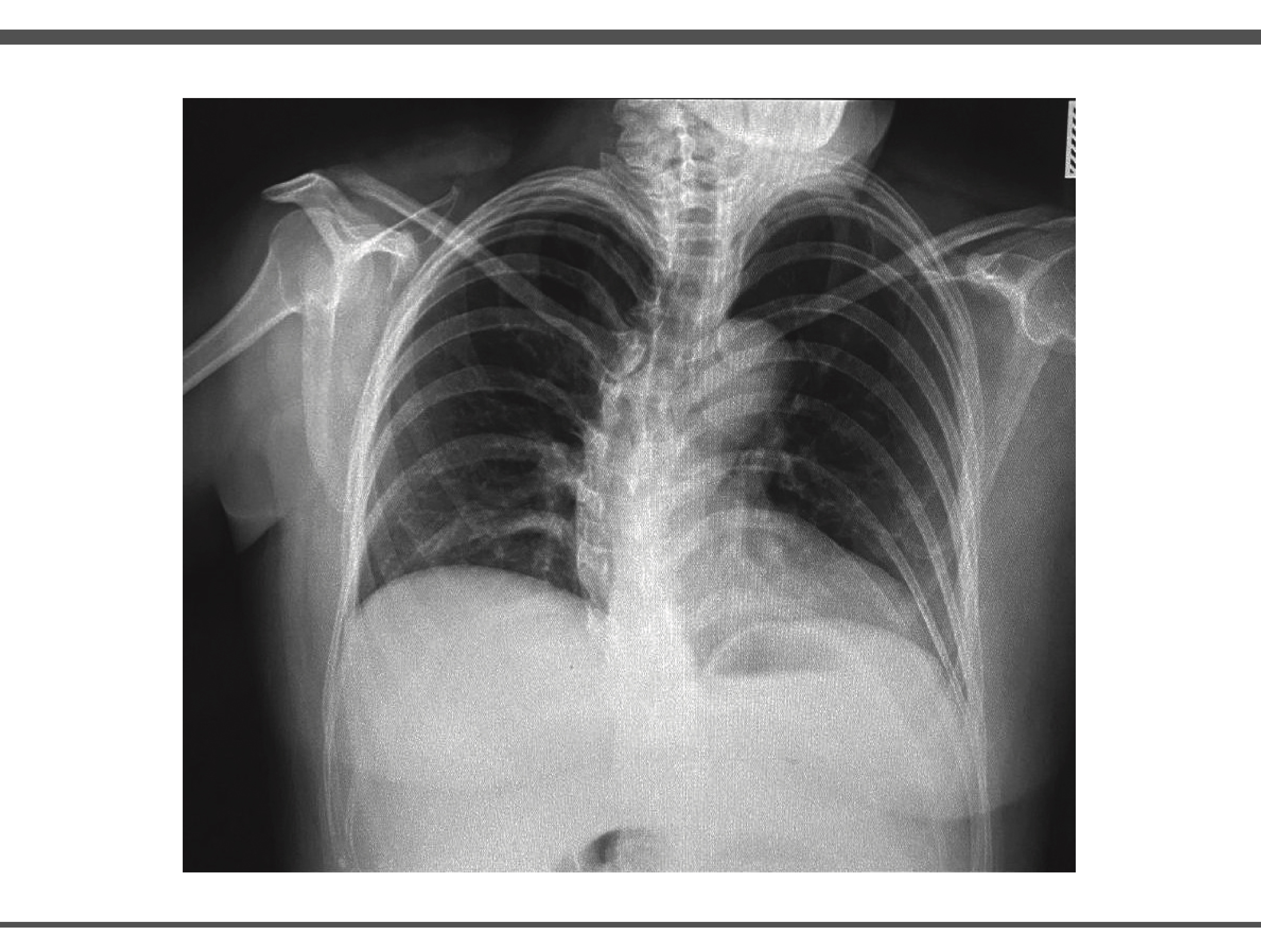
Fuente: expediente del paciente. Fecha Marzo 2025
Se ingreso a la unidad de cuidados intensivos con diagnóstico de embarazo de 34.1 SDG + preeclampsia sin datos de severidad, así mismo se solicitó la valoración por el servicio de cardiología y traumatología y ortopedia.
• Valoración por traumatología y ortopedia: Actualmente sin sintomatología. No amerita tratamiento quirúrgico.
• Valoración por cardiología: Se sugiere manejo con tensiones arteriales menores a 120/80 mmHg, con frecuencia cardiaca menor a 60 latidos por minuto con fármacos no teratogénicos, siendo indicado alfametildopa, nifedipino, metoprolol.
Se realizó ecocardiograma transtorácico con los siguientes datos: Ventrículo izquierdo: No dilatado; ventrículo derecho: No dilatado, aurícula derecha: No dilatada; válvula aortica:Valvas de apariencia normal, adecuada apertura y cierre, con dilatación de la raíz aortica que genera flujo de insuficiencia el cual es central con radio 5 cm sin flujo reverso, insuficiencia aortica ligera a moderada, válvula pulmonar: apariencia normal de sus valvas, válvula mitral de apariencia normal con adecuada apertura y cierre, Válvula tricúspide con apariencia normal de sus valvas, adecuada apertura y cierre, velocidad máxima de regurgitación 2.6 ms, gradiente máximo 29 mmHg. presión sistólica de la arteria pulmonar 44 mmHg. Probabilidad intermedia de hipertensión pulmonar; Aorta: diámetros indexados: Anillo 2.0 mm, aorta ascendente 2.8 cm, dilatación de toda la raíz aortica, por lo que se concluye en este estudio disfunción diastólica del ventrículo izquierdo grado II; insuficiencia aortica ligera a moderada primaria a dilatación de la raíz aortica, presión sistólica de la arteria pulmonar 44 mmH baja a intermedia probable hipertensión pulmonar, así mismo recomienda la realización de angiotomografia completa aortica para poder integrar el diagnóstico de disección aortica ya que este es el estudio ideal para su diagnóstico.
Se comenta la necesidad de realizar angiotomografía a paciente para poder integrar un diagnóstico; sin embargo esta se niega a realizarse estudios de laboratorio y gabinete hasta después de realizar procedimiento quirúrgico, pese a la explicación de los riesgos y beneficios.
Se inicia manejo antihipertensivo, con adecuada respuesta, ya que permanece con cifras tensionales dentro de parámetros 100/60 mmHg – 120/70 mmHg, con frecuencia cardiaca 60-70 lpm, Sp02: 99% - 100% sin necesidad de oxígeno suplementario.
Se decide su intervención quirúrgica, previa valoración anestésica en donde se obtiene la siguiente información: Femenino de 40 años de edad con diagnóstico de embarazo de 34.3 semanas de gestación por fecha de ultima menstruación sin trabajo de parto + preeclampsia sin datos de severidad + insuficiencia aortica leve-moderada/Dilatación de la raíz aortica a descartar insuficiencia aortica vs disección aortica, con los siguientes antecedentes: alergia al metamizol sódico, Gesta:1; Refiere hernia discal sin especificar ubicación, cuentacon 1 dosis de vacunas para COVID-19; refiere uso de leña para cocinar desde infancia hasta diagnóstico de embarazo. A la exploración física nos encontramos con paciente en cama hospitalaria, consciente, orientada, cooperadora, con valoración de la vía aérea: Mallampati II; Patil Aldreti: II; Distancia esternomentoniana: II. Se solicita a familiar reporte de estudio de imagen donde se realiza el diagnostico de hernia discal, para realizar plan anestésico acorde a las necesidades de la paciente.
Al conseguir el estudio de imagen, el reporte de imagen nos habla de una resonancia magnética de columna lumbosacra en donde se reporta lo siguiente: La médula termina a nivel de L1 es de características normales, extrusión discal foraminal izquierda de L2-L3 que contacta con saco dural y disminuye la amplitud del neuroforamen ipsilateral.
Una vez con los datos anteriormente mencionados y debido al alto riesgo cardiovascular y hemodinámico, se decide realizar cesárea de forma electiva, bajo anestesia regional por medio de un bloqueo peridural fraccionado para evitar fluctuaciones hemodinámicas bruscas asociadas a la anestésica general.
Paciente que ingresa a quirófano para realización de cesárea tipo Kerr, a su ingreso a sala se coloca monitorización tipo I obteniéndose los siguientes signos vitales: TA: 129/74 mmHg; FC: 72 lpm; FR: 18 rpm; Sp02: 97%, sin oxígeno suplementario, FCF: 138 lpm, se realiza técnica anestésica bloqueo peridural colocado en L3-L4 con catéter con intención cefálica, se administra lidocaína 2% (100 mg) + ropivacaína 0.5% (50 mg) con un volumen total de 15 ml, con una latencia de 25 minutos sin presencia de datos de toxicidad por anestésico local con una difusión hasta T5, durante todo el procedimiento anestésico se mantiene vigilancia de frecuencia cardiaca fetal manteniéndose en rangos entre 138 – 145 latidos por minuto. Se colocan puntas nasales a 2 lt/min y se inicia procedimiento quirúrgico sin complicaciones anestésicas. Se obtiene producto único vivo masculino con peso de 2.820 kg; Talla: 44 cm; Capurro 36 semanas de gestación; APGAR 7/7 ameritando 1 ciclo de ventilación con presión positiva e intubación orotraqueal siendo egresado a la UCIN.
Se decide utilizar como uterotónico la oxitocina siendo administrado 5 UI de forma directa y dejándose en perfusión 15 UI obteniéndose adecuado tono uterino.
Durante el trans anestésico la paciente permanece hemodinamicamente estable con los siguientes rangos de signos vitales TA: 106/60 mmHg – 124/70 mmHg; FC: 60 – 70 lpm; Sp02: 100% manteniendo ventilaciones espontaneas. Se decide su egreso a UCI hemodinamicamente estable, sin uso de vasopresores.
Durante su estancia en UCI se realiza angiotomografia en donde se obtienen imágenes compatibles con disección aortica, así como valoración por el servicio de angiología y cirugía vascular en donde se observó arco aórtico tipo II, con disección inmediatamente posterior a ostium de arteria subclavia izquierda, con extensión observable en ultimo corte en la aorta infrarenal con ramas viscerales dependientes de luz verdadera, por lo que la paciente es candidata a exclusión endovascular de segmento torácico y viscerales, pero debido a ausencia de insumos endovasculares y capacidad resolutiva, no es posible realizar este procedimiento en nuestro hospital. (Ilustración 2 y 3)
IMAGEN 2.
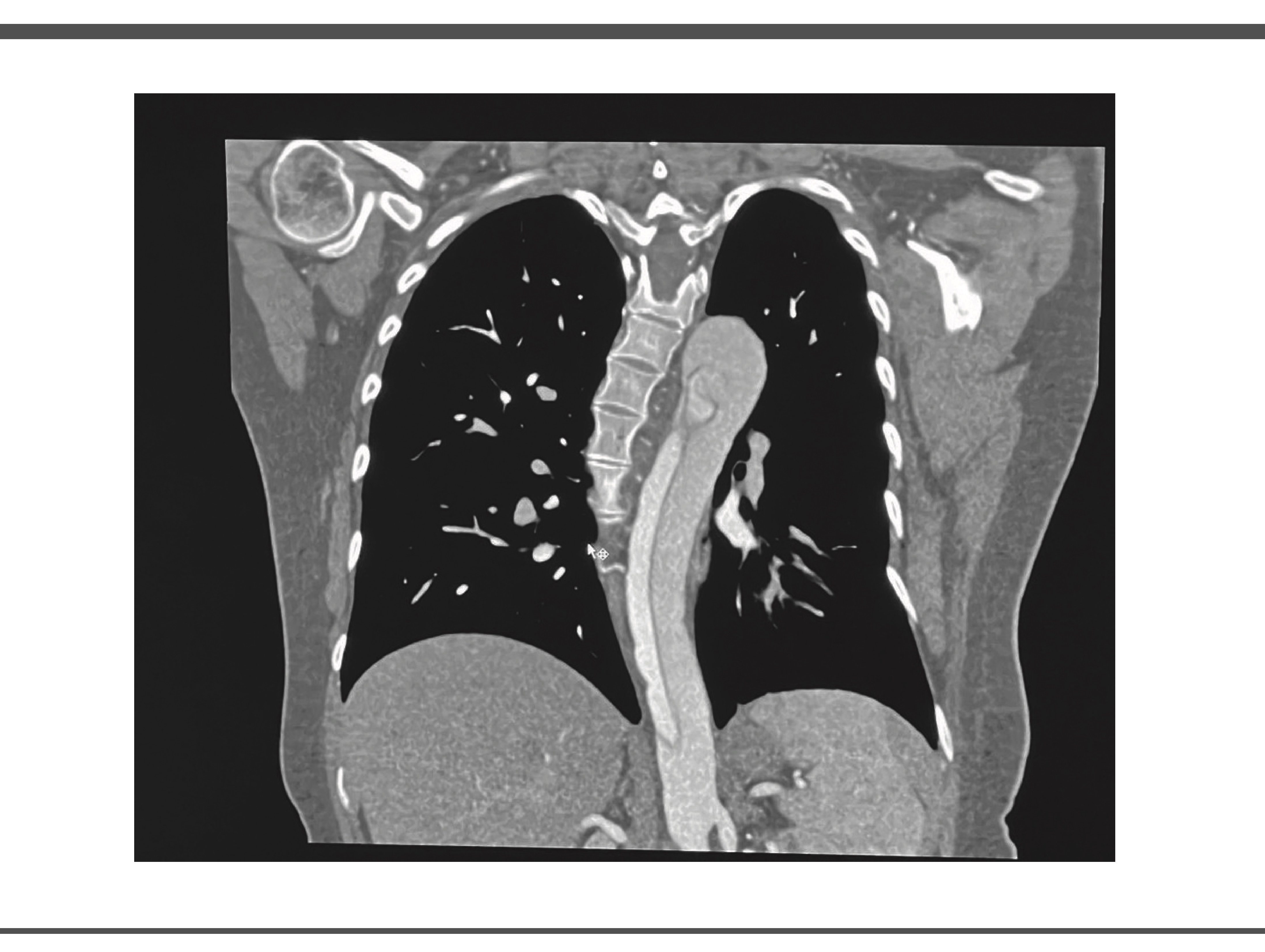
Fuente: Expediente de paciente. Fecha Marzo 2025
IMAGEN 3.
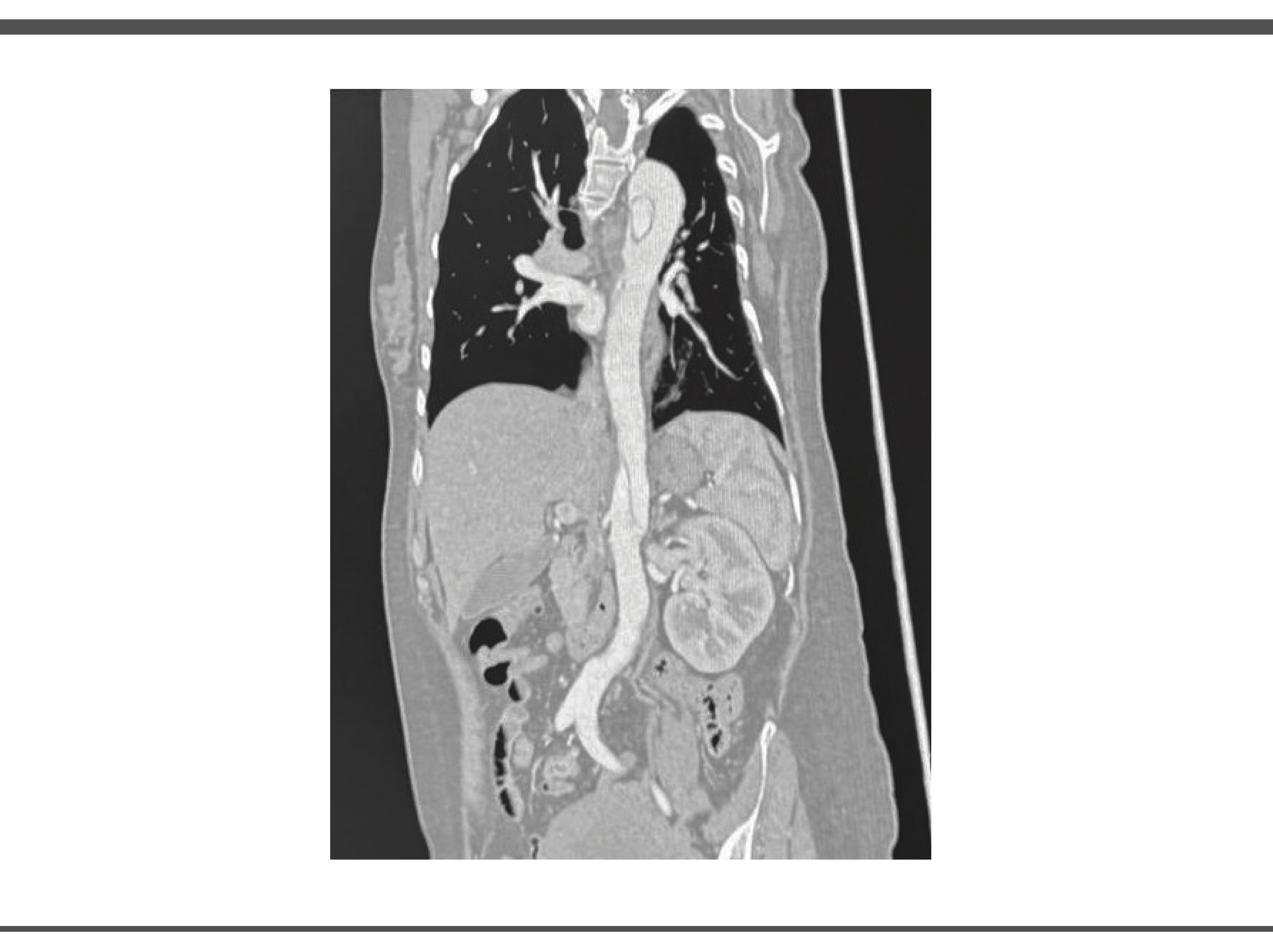
Fuente: Expediente de paciente. Fecha Marzo 2025
Paciente que permanece en terapia intensiva por presencia de frecuencia cardiaca y cifras tensionales fuera de metas, durante su estancia en el puerperio, se agregan 2 antihipertensivos más para poder alcanzar metas tensionales.
Se realiza referencia a hospitales de tercer nivel, la cual fue rechazada, por lo que la paciente al referir contar con familiar con seguridad social solicita traslado a otra unidad.
DISCUSIÓN
La mortalidad materna se ha incrementado a nivel mundial y las enfermedades cardiovasculares se encuentran dentro de las principales causas ya que actualmente es más fácil poder realizar un diagnóstico.
Se ha demostrado que al menos 13% de las embarazadas con cardiopatías adquiridas presenta complicaciones cardiacas
durante su embarazo o en el puerperio, por lo que se recomienda ser llevado por un equipo multidisciplinario.(4)
La poca evidencia científica que se encuentra con respecto a mujeres embarazadas con enfermedades cardiovasculares, se recomiendan consultas pre concepcionales, durante el embarazo, el periparto y el post parto, así como un equipo humano y de insumos con la capacidad resolutivo para pacientes con enfermedades cardiovasculares complejas, dicho equipo debe conformarse por las especialidades de cardiólogos, ginecólogos, pediatría y cardioanestesiología, así como la infraestructura e insumos necesarios para la atención cardiovascular, obstétrica y anestésica. (5)
Durante el embarazo, el sistema cardiovascular experimenta cambios fisiológicos para adaptarse al aumento del flujo sanguíneo necesario para el desarrollo del feto, dentro de los cuales podemos encontrar la vasodilatación por influjo hormonal y aumento del gasto cardiaco para cubrir las necesidades materno – fetales. (1)
La preeclampsia es un trastorno hipertensivo del embarazo que forma parte de una de las principales causas de mortalidad materna a nivel mundial, donde se produce una disfunción endotelial que afecta la relajación de los vasos sanguíneos y causa una reducción en la perfusión placentaria.(6)
Dicha disfunción endotelial está caracterizada por una reducción de la vasodilatación mediada por flujo, por lo que la preeclampsia se puede dividir en 2 etapas, la primera en la remodelación deficiente de las arterias espirales que llevan perfusión placentaria reducida y la segunda seguida del síndrome clínico provocado por la lesión endotelial tanto por los factores antiangiogenicos así como factores citotóxicos, inflamatorios, oxidativos e inmunológicos, así como la isquemia y reperfusión placentaria y un probable efecto mecánico del flujo de sangre que ingresa al espacio intervelloso.
Durante la preeclampsia podemos observar una reducción del volumen sistólico, disfunción diastólica y la remodelación del ventrículo izquierdo, los cuales son más marcados en la preeclampsia con datos de severidad y están asociados con resultados maternos y fetales adversos, independiente de la clasificación convencional, basada en la gravedad clínica o la
edad gestacional de inicio (5).
La disección aortica es una entidad poco frecuente, asociada con el embarazo ocurre en 4-5 de cada 1,000,000 de los embarazos, siendo la tercera causa de muerte materna por problemas cardiovasculares, los síntomas que se presentan son inespecíficos por lo que es conocida como “la gran enmascaradora” por la gran variabilidad en la presentación en donde puede asemejar diversos signos y síntomas, incluidas aquellas propias del embarazo. (7,8)
La historia natural de la disección aortica es difícil de estimar debido a su alta tasa de mortalidad, debido a esto es necesario un diagnóstico oportuno.
Es definida de forma tradicional como aguda durante las primeras 2 semanas de iniciado los síntomas y “crónica” posterior a estas 2 semanas, sin embargo, investigadores del Registro Internacional de la disección aortica aguda IRAD por sus siglas en ingles lo dividen en 4 espacios temporales; “hiperagudo” dentro de las primeras 24 horas; “Agudo” de 2 – 7 días; “Subagudo” de 8 – 30 días y “crónico” mayor a 30 días (9)
Los cambios cardiovasculares pueden provocar el aumento de la tensión en la pared arterial y de las fuerzas del cizallamiento en la íntima, sin embargo, no se comprende del todo la repercusión total del embarazo sobre los cambios en la estructura de la pared aórtica. Los cambios en el depósito de colágeno inducidos por los estrógenos, así como en las elastasas circulantes y la relaxina pueden debilitar la media aortica y por lo tanto, predisponer la aorta a la disección durante el embarazo. Aproximadamente la mitad de las disecciones y roturas aórticas en las mujeres menores de 40 años se asocian al embarazo. (10,11,12)
Hay 2 sistemas de clasificación comúnmente utilizados: El sistema DeBakey y el sistema Stanford.
El sistema Stanford se divide en 2 categorías dependiendo si la aorta ascendente está involucrada o no, independientemente del sitio de origen.
• Tipo A: Todas las disecciones que involucran la aorta ascendente, independientemente del sitio del desgarro intimal.
• Tipo B: Todas las disecciones que no involucran la aorta ascendente (incluidas las disecciones que involucran el arco aórtico pero respetan la aorta ascendente)
Los síntomas típicos de presentación dependen de la afectación de la aorta ascendente (disección tipo A o B de Stanford), sin embargo, en ambos casos el síntoma de presentación más común es un dolor torácico intenso hasta en 80% de los pacientes que lo describen como “desgarrante” “agudo” o “punzante”(12)
En la actualidad la prueba diagnóstica de referencia para los síndromes aórticos agudos es la angiografía de tórax, abdomen y pelvis cuando el índice de sospecha es alto (10)
La incidencia de la disección aortica asociada al embarazo esta infradiagnosticada, debido a que existen pocos datos sobre la causa de mortalidad materna, sobre todo en el puerperio, ya que la mayoría de los datos se basan en certificados de defunción, motivo por el cual las guías para el manejo de pacientes con este tipo de cardiopatía tienen un bajo nivel de evidencia.
La organización mundial de la salud estableció una clasificación modificada de riesgo cardiovascular, esto con la finalidad de evaluar el riesgo en mujeres embarazadas con cardiopatías, entre lo que encontramos:
• Clase I: No se identifica riesgo elevado de morbilidad o mortalidad materna
• Clase II: Riesgo leve de mortalidad materna; moderado incremento de morbilidad
• Clase II – III: Riesgo moderado de mortalidad o morbilidad materna.
• Clase III: Incremento significante de riesgo materno de mortalidad o morbilidad. Es necesario contar con un experto en cardiología y obstetricia durante todo el embarazo
• Clase IV: El embarazo no está recomendado.
Una vez que se identifica el riesgo cardiovascular en la paciente embarazada, es necesario dirigirse o derivar a la paciente a la unidad resolutiva que cuente con los requerimientos necesarios.
La elección de una cesárea debe ser reservada por alguna indicación obstétrica.
Como técnica anestésica, se prefiere la anestesia neuroaxial, por lo que se debe tener en consideración los cambios
hemodinámicos que se pueden presentar.
Dependiendo de la cardiopatía puede verse beneficiado el paciente de una simpactectomia de inicio más gradual, por lo que una técnica epidural o una técnica epidural combinada con opioides intratecales puede ser una adecuada opción, alcanzando niveles entre T4 a T6 para un adecuado rango quirúrgico, como parte del anestésico local, los más recomendados son ropivacaína, lidocaína 2% o levobupivacaina.
Como uterotónicos en cualquier mujer con alguna cardiopatía se recomienda la oxitocina, la cual debe de dosificarse mediante una bomba de infusión, ya que se ha observado que las dosis superiores no aportan beneficios y dosis bajas son eficaces, y en caso de que el tono uterino siga siendo adecuado pueden solicitarse algún otro uterotónico, sin embargo, es pertinente conocer los efectos que estos podrían producir sobre las lesiones vasculares (4)
Se debe de mantener un monitoreo continuo de la frecuencia cardiaca fetal, ya que en caso de presentar inestabilidad hemodinámica materna se podría causar hipoxemia, acidosis y hasta defunciones.
Durante el manejo anestésico la administración de líquidos debe ser sumamente cuidado para evitar un estado de hipervolemia, el monitoreo hemodinámico debe incluir toma de presión arterial, electrocardiografía y oximetría de pulso, el monitoreo hemodinámico invasivo se recomienda en pacientes con cardiopatías adquiridas severas. Durante el post parto se recomienda su monitorización continua en una unidad cardiológica o en la unidad de cuidados intensivos.
Las pacientes con un diámetro de raíz aortica aumentado pueden someterse a una anestesia epidural con el fin de evitar
la estimulación simpática.
CONCLUSIÓN
Es importante poder determinar a tiempo pacientes previo a embarazarse y con un alto riesgo cardiovascular para poder llevar a cabo un correcto abordaje en su manejo pre, trans y post parto. En el caso de nuestra paciente, no se contaba con valoración por cardiología ni se conocía antecedente cardiaco previo a su ingreso, por lo que se tuvo que realizar todo el abordaje diagnóstico.
Debido a que no se contaba con el estudio confirmatorio y con la alta sospecha de una disección aortica se decidió realizar el manejo anestesico por medio de un bloqueo peridural para evitar las fluctuaciones hemodinámicas que se podrían encontrar con una anestesia general o subaracnoidea, logrando durante todo el trans anestesico un adecuado manejo hemodinámico.
Así mismo este caso clínico nos da pauta para poder tener una adecuada y oportuna referencia a hospitales de 3er nivel en donde se puedan desarrollar con mayor seguridad hacia el paciente los abordajes diagnósticos y terapéuticos; sin embargo también es importante que hospitales de 2do nivel sean conocedores de estas técnicos y manejos precisamente por lo poco comunes que son los casos de disección aortica y que no se obtenga una referencia a un hospital de 3er nivel de forma oportuna.
CONSIDERACIONES ÉTICAS
Se obtuvo el consentimiento informado para la realización de los procedimientos quirúrgicos descritos en el presente caso, así como la autorización para la posterior publicación, garantizando la confidencialidad de los datos personales.
Se siguieron los principios éticos de la Declaración de Helsinki y la Ley General de Salud, tomando las medidas necesarias
para proteger la identidad de la paciente, eliminando cualquier detalle identificativo. El caso es relevante debido a la ventana de oportunidad de aprendizaje y toma de decisiones criticas de forma resolutiva salvaguardando el principio de beneficencia.
Se espera que este reporte contribuya a generar evidencia y fomentar buenas prácticas de atención en casos similares.
REFERENCIA
1. Hall ME, George EM, Granger JP. El corazón durante el embarazo. Rev Esp Cardiol [Internet]. 2011;64(11):1045–50. Disponible en: http://dx.doi.org/10.1016/j.recesp.2011.07.009
2. Kaplan JA, Cronin B, Maus T, editores. Kaplan. Anestesia En Cirugía Cardiaca. 2a ed. Elsevier; 2020.
3. Russo M, Boehler-Tatman M, Albright C, David C, Kennedy L, Roberts AW, et al. Aortic dissection in pregnancy and the postpartum period. Semin Vasc Surg [Internet]. 2022;35(1):60–8. Disponible en: http://dx.doi.org/10.1053/j.semvascsurg.2022.02.010
4. Meng ML, Arendt KW. Obstetric anesthesia and heart disease: Practical clinical considerations. Obstet Anesth Dig [Internet]. 2022;42(2):57–57. Disponible en: http://dx.doi.org/10.1097/01.aoa.0000827780.99080.09
5. Ramírez R, Bravo L. Cambios cardiovasculares y hemodinámicos en la paciente con preeclampsia. Rev Chil Anest [Internet]. 2023;52(7). Disponible en: http://dx.doi.org/10.25237/revchilanestv52n7-05
6. Radaranida GR, Claudio NJ. Consideraciones generales de la embarazada
con enfermedad cardiaca congénita y adquirida. Revista Chilena de Anestesia
[Internet]. 2016 [citado el 19 de enero de 2026];42.Disponible en: https://revistachilenadeanestesia.cl/consideraciones-generales-de-la-embarazada-con-enfermedad-cardiaca-congenita-y-adquirida/
7. Whelan AR, Ringel ME, Shalhub S, Russo ML. Obstetric considerations for aortopathy in pregnancy. Ann Cardiothorac Surg [Internet]. 2023;12(6):526–35. Disponible en: http://dx.doi.org/10.21037/acs-2023-adw-0164
8. Braverman AC, Mittauer E, Harris KM, Evangelista A, Pyeritz RE, Brinster D, et al. Clinical features and outcomes of pregnancy-related Acute Aortic Dissection. JAMA Cardiol [Internet]. 2021;6(1):58–66. Disponible en: http://dx.doi.org/10.1001/jamacardio.2020.4876
9. Writing Committee Members, Isselbacher EM, Preventza O, Hamilton Black JIii, Augoustides JG, Beck AW, et al. 2022 ACC/AHA guideline for the diagnosis and management of Aortic Disease: A report of the American heart association/American college of cardiology joint committee on clinical practice guidelines. JAm Coll Cardiol [Internet]. 2022;80(24):e223–393. Disponible en: http://dx.doi.org/10.1016/j.jacc.2022.08.004
10. Chestnut DH, Wong CA, Tsen LC, Ngan Kee WD, Beilin Y, Mhyre J, et al.Chestnut. Anestesia Obstétrica. Principios Y Práctica. 6a ed. Chestnut DH, Wong CA, Tsen LC, Ngan Kee WD, Beilin Y, Mhyre JM, et al., editores. Elsevier; 2020.
11. Huang J, Liu H, Ding Y-L. Two cases of acute aortic dissection following preeclampsia in non-Marfan patients. Chin Med J (Engl). 2012;125(11):2073–2075.
12. Beyer SE, Dicks AB, Shainker SA, Feinberg L, Schermerhorn ML, Secemsky EA, et al. Pregnancy-associated arterial dissections: a nationwide cohort study. Eur Heart J [Internet]. 2020;41(44):4234–42. Disponible en: http://dx.doi.org/10.1093/eurheartj/ehaa497
Fuentes de financiamiento: La presente investigación no recibió ningún tipo de financiamiento externo. Conflictos de interés: Los autores declaran no tener conflictos de interés relacionados con este trabajo.




